さまざまな働きのある腎臓は全身の臓器をつなぐ司令塔でもあり30歳から機能が低下

[ますがた・ひさし]——1986年、香川医科大学(現・香川大学医学部)を卒業後、香川井下病院、大阪労災病院などに勤務。1991年より、香川医科大学附属病院に勤務。1998年、米国カリフォルニア大学サンディエゴ校医学部に勤務。香川医科大学、坂出市立病院勤務などを経て、2006年、香川大学医学部講師。2015年から現職。日本病院総合診療医学会認定医、日本内科学会総合内科専門医、日本内科学会指導医、日本循環器学会循環器専門医、日本超音波医学会超音波専門医・指導医、日本プライマリ・ケア連合学会認定医・指導医。
腎臓は小さな臓器ですが、私たち人間が生きていくうえで欠かせない重要な働きを担っています。腎臓の主な働きとして、血液をろ過して老廃物や余分な水分を尿として体外に排泄する機能が挙げられます。その他にも、体内のミネラルバランスや血圧を調整したり、血液を作るホルモンを分泌したり、骨の形成に関わるビタミンDを活性化させたりする働きがあります。
さらに腎臓は、他の臓器や器官とネットワークを形成し、私たち人間が生命活動を維持していくための「司令塔」のような役割を果たしていることも分かってきているのです。
重要な臓器であるものの、腎臓の働きは30歳を過ぎた頃から徐々に低下していきます。実際に現在、腎臓の機能を代替する透析治療(人工透析)を受けている患者さんの30%が70代以上で、65歳以上では65%にも上るといわれています。
日本では高齢化に伴い、慢性腎臓病(CKD)の患者さんが増えています。慢性腎臓病とは、慢性的に腎臓の機能が低下する病気の総称で、主に、糖尿病腎症やIgA腎症などの慢性糸球体腎炎、高血圧症による腎障害(腎硬化症)が挙げられます。慢性腎臓病が進行すると、透析治療や腎移植が必要になります。
慢性腎臓病は、治療を受けずに放置していると数々の合併症を引き起こすとても怖い病気です。慢性腎臓病の初期には、ほとんど自覚症状がありません。むくみやだるさといった不快な症状が現れたときは、すでに進行してしまっていることが少なくありません。慢性腎臓病の自覚症状が現れにくい理由の1つに、腎臓の構造があります。
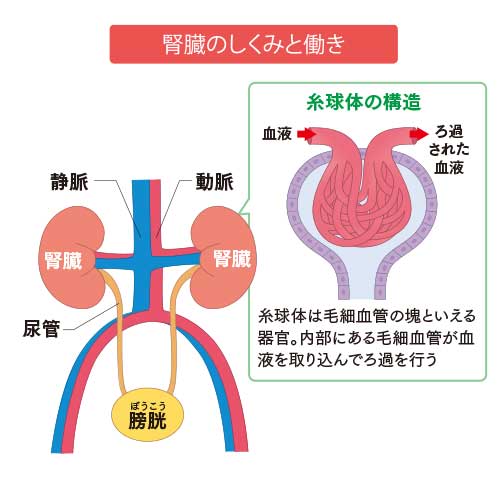
1つの腎臓には、「ネフロン」という小さな器官がおよそ100万個も詰まっています。ネフロンは、糸球体と尿細管で構成されています。
糸球体は、毛細血管が毛糸の球のように丸まっている器官で、細かい目のふるいのような構造をしています。心臓から腎臓に流れてきた血液が糸球体を通ってふるいにかけられると、分子量の大きい赤血球やたんぱく質などはろ過されず、きれいになった血液が再び全身を巡ります。
糸球体でろ過された尿(原尿)は、膀胱に通じる尿管に至る前に尿細管を通過します。健康な人の場合、原尿は1日に150㍑ほど作られるといわれています。実際に排泄される尿の量は1日当たり1.5㍑程度で、99%は尿細管で再吸収されます。原尿には、老廃物の他にアミノ酸やブドウ糖、ナトリウム、カリウムといった体に必要な栄養素も含まれています。尿細管で原尿を再吸収することによって、体内の水分量を一定に保ったり、ミネラルバランスを調整したりしているのです。
ネフロンは左右の腎臓を合わせると約200万個もあるため、ある程度の数が機能低下しても残りのネフロンが働きを補い、全体としては機能が維持されます。だからこそ、初期の段階では自覚症状が現れないのです。一般的には、腎機能が60%程度まで低下しないと自覚症状は現れないといわれています。
慢性腎臓病の患者は合併症に要注意でむくみや貧血、心血管疾患の危険大
慢性腎臓病が進行して腎機能が低下すると、数々の合併症を引き起こします。慢性腎臓病患者さんにとって、合併症は最も気をつけなければならない問題です。腎機能が低下して体内の水分量が増えると、むくみを生じやすくなります。さらに、腎臓の役割の1つである造血機能が低下すると貧血が起こりやすくなります。血圧の調整が乱れると高血圧症が、ビタミンDを活性化できなくなると骨が軟らかくなる骨軟化症が起こりやすくなってしまうのです。
また、近年の研究によって、慢性腎臓病の患者さんは心臓病や脳卒中にかかりやすく、下肢の動脈が狭くなったり詰まったりしやすいことも分かっています。福岡県久山町の住民を対象にした調査によって、慢性腎臓病の患者さんは、健康な人より約3倍も心血管疾患にかかりやすいことが判明しています。
慢性腎臓病は比較的進行の遅い病気ですが、早期発見、早期治療がなによりも重要です。年に1度は健康診断を欠かさず受けるようにしましょう。
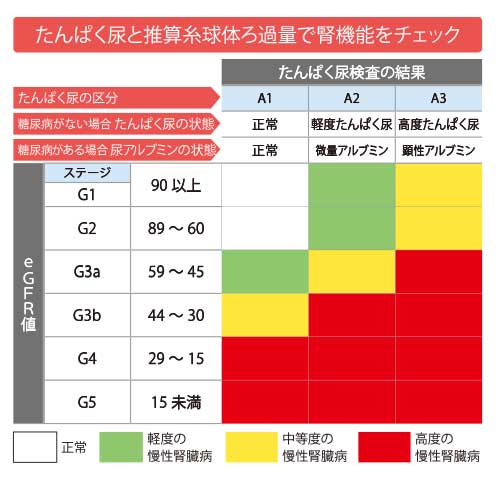
慢性腎臓病は、次の①と②のいずれか、または両方が3ヵ月以上続いた場合に診断されます。
①たんぱく尿検査で1+以上
②糸球体ろ過量(GFR値)が60未満
たんぱく尿の検査は、腎臓のろ過機能が正常かどうかを調べるものです。ろ過機能に異常があると、本来であれば体内にとどまるべきたんぱく質が尿中にもれ出てしまいます。
たんぱく尿は、濃度によって「-」「+-」「1+」「2+」「3+」「4+」の6段階があります。正常な範囲は「-」と「+-」で、「+」の数字が大きくなるほど尿に含まれるたんぱく質の濃度が高く、腎臓のろ過機能がより大きく損なわれていることを意味します。
糸球体ろ過量は、1分間にすべての糸球体によってろ過される血漿の量です。血漿とは、血液中の赤血球、白血球、血小板を除いた液体成分のこと。糸球体ろ過量は、血清クレアチニン値をもとに推測する計算法を用いて、推算糸球体ろ過量(eGFR値)を調べます。
クレアチニンとは、筋肉中の成分が代謝されてできる老廃物の1つです。クレアチニンはたんぱく質とは逆に、一定の量が常に尿として排泄されなければならないものです。つまり、クレアチニンが正常に排泄されているかどうかの指標が、糸球体ろ過量なのです。
糸球体ろ過量を調べるには複雑な計算が必要ですが、日本腎臓学会のホームページで見ることができる「糸球体ろ過能力早見表」を用いて性別、年齢、クレアチニン値を当てはめれば、腎機能の状態を知ることができます。なお、慢性腎臓病の進行度合いは、推算糸球体ろ過量によって、G1~G5までの六段階に分けられます(G3はaとbに区分け)。
慢性腎臓病を早期発見するには、定期的に健康診断を受けることはもちろん、日頃から体が発している僅かなサインを見逃さないようにすることが大切です。具体的には、尿の異常やむくみ、疲労感、貧血、息切れ、手足のしびれ、短期間での5㌔以上の体重増加、夜間頻尿などが挙げられます。ただし、これらの自覚症状の多くは、必ずしも慢性腎臓病とは限りません。定期的に検査を受けながら、予防意識を高めることが大切です。
加齢の他に慢性腎臓病を引き起こす原因として挙げられるのが、肥満やメタボリックシンドローム(内臓脂肪症候群)などの生活習慣病です。一方で、痩せすぎの方も慢性腎臓病になりやすいという指摘もあります。
現在、慢性腎臓病になる原因として最も多いのが、高血糖です。高血糖の状態が続くと動脈硬化(血管の老化)が進行し、糸球体のろ過機能が低下してしまうのです。現在、新たに人工透析を導入する患者さんの約4割は、糖尿病が原因(糖尿病腎症)となっています。
高血圧のみならず低血圧も腎機能低下の原因で脱水に陥りやすい夏は水分摂取が大切
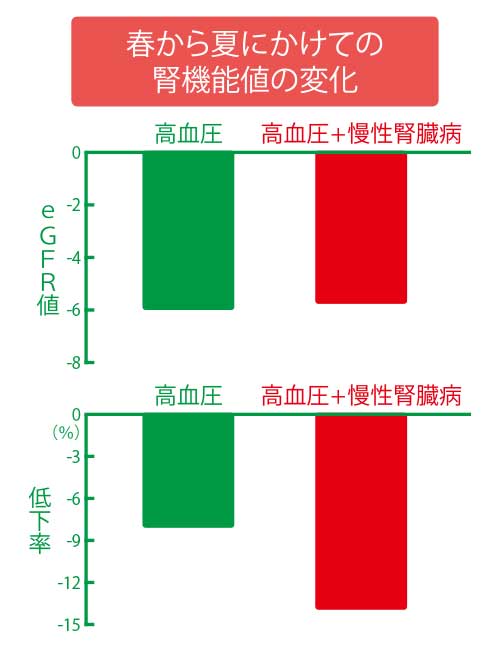
高血圧の患者さん102人(慢性腎臓病の患者さん55人を含む)を対象とした調査。eGFR値の変化を約1年間にわたって調べた結果、慢性腎臓病の有無にかかわらず、夏の季節に腎機能が低下しやすい傾向にあることが判明。さらに、慢性腎臓病の患者さんのほうが、腎機能が低下しやすいことも分かった
高血糖と並ぶ慢性腎臓病の主要な原因として、高血圧があります。高血圧の状態は、血管に大きな負担をかけて動脈硬化を進行させます。高血糖や高血圧の影響を受けやすいのが毛細血管です。腎臓の糸球体は毛細血管の塊といえる構造のため、高血糖や高血圧によって機能が著しく低下してしまうのです。
高血圧だけでなく、低血圧も腎機能の低下につながります。脱水症状などによって血圧が低下すると、毛細血管の末端まで酸素や栄養が届かなくなります。その結果、腎臓の機能も低下してしまうのです。
低血圧につながる水分不足や脱水症状が起こりやすい夏は、慢性腎臓病の患者さんにとって注意が必要となる季節です。実際に、私たち香川大学医学部の研究によって、夏は腎機能が最も低下するという結果も出ています。研究の内容を分かりやすくご紹介しましょう。
私たちは、高血圧症の患者さんの腎機能が季節によってどのくらい変化するのかを確かめました。慢性腎臓病を併発している高血圧症の患者さん55人と、慢性腎臓病を併発していない47人を対象に、2010年3月から2011年2月にかけて腎機能を調べました。
すると、慢性腎臓病の併発にかかわらずどちらのグループも、腎機能を示すeGFR値が6月~8月の夏の時期に最も悪化したのです。また、春から夏にかけてのeGFR値の低下率は、慢性腎臓病を併発したグループが、していないグループに比べて高くなりました。
慢性腎臓病を併発したグループの血圧が春から夏にかけて有意に低下したことを踏まえると、eGFR値が悪化した要因として、脱水による血圧の低下が考えられます。
夏は水分不足や脱水症状を防ぐために、外出時には必ず飲み物を携行し、水をこまめに飲むようにしましょう。もちろん、水分の質にも注意が必要です。健康な人はスポーツドリンクなどで水分を補給してもかまいませんが、糖尿病腎症の患者さんは清涼飲料水を多く飲むことで血糖値が上がってしまいます。
夏は脱水に注意する一方で、慢性腎臓病が進行した患者さんは水分の制限も必要になります。腎機能の低下によって作れる尿の量が減ってしまう慢性腎臓病の患者さんは、水分を過剰に摂取すると排泄が追いつかなくなり、全身にむくみを生じてしまうのです。
慢性腎臓病の患者さんにとって、夏にとる水分量の調整は難しい問題といえます。主治医とよく相談し、腎機能を守りながら厳しい夏を乗り切りましょう。