腎不全による尿毒素が体内に蓄積すると生活の質の低下や命に関わる危険も増大

[なかむら・りょういち]——1982年、東邦大学医学部卒業。医学博士。東邦大学大橋病院、国立療養所東京病院(現・国立病院機構東京病院)、日産厚生会玉川病院、虎ノ門病院分院勤務などを経て、1989年、日産厚生会玉川病院透析科医長。1995年より現職。日本循環器学会循環器専門医、日本透析医学会指導医、日本腎臓学会指導医、日本抗加齢医学会抗加齢専門医。
腎臓は血液中の尿毒素(老廃物)を尿として排泄するだけでなく、血圧をコントロールしたり、血液や骨を作るホルモンを分泌したり、体内のミネラルの量を調節したりする働きものの臓器です。慢性腎臓病(CKD)が進行して腎臓の機能が失われると、合併症と呼ばれるさまざまな症状が現れます。
腎機能の低下によって起こる合併症の中で最も気をつけたいのは、尿毒素の蓄積により起こる尿毒症です。尿毒素とは、本来なら腎臓の糸球体でろ過されて尿中に排泄される老廃物の総称です。尿素窒素やクレアチニンの他、体内で過剰になったナトリウムやカリウム、水分なども含まれます。
尿毒症には、高血圧や食欲不振、むくみ、けいれん、吐き気、頭痛、貧血といった生活の質を低下させるものから、心臓肥大や心不全、動悸、高リン血症、低カルシウム血症といった命に関わるものまであります。
腎臓の機能が低下した状態を腎不全と呼びます。尿毒症などが深刻化し、そのままでは生命を維持することができない末期の腎不全になると、機能を回復させることは困難です。腎臓の機能を代わりに補う「腎代替療法」が必要になります。
腎代替療法には「人工透析」と「腎移植」の2つの方法があります。 腎移植は、ドナー(腎提供者)から提供してもらった腎臓を自分の体に移植する治療法です。腎不全になる前と同等の腎機能を取り戻すことができる、唯一の治療法といえます。ところが、日本は諸外国に比べて、腎臓を提供する臓器提供者が圧倒的に少ないのが実情です。
末期の腎不全と診断された患者さんの多くは、医師との相談を経て人工透析治療を受けることになります。
透析を開始する時期は、患者さんと医師がよく相談して決められます。クレアチニンの数値や合併症の有無、生活の質(QOL)の他、年齢や仕事などのライフスタイルも含めて検討され、導入時期と人工透析の方法を決定します。人工透析には血液透析と腹膜透析の2つの方法があります。
まずは血液透析について解説しましょう。現在、日本では30万人以上の患者さんが血液透析を受けており、治療成績は世界トップクラスです。日本では、人工透析を受けている患者さんの95%以上が血液透析を選択していることから、日本の標準的な透析治療といえます。
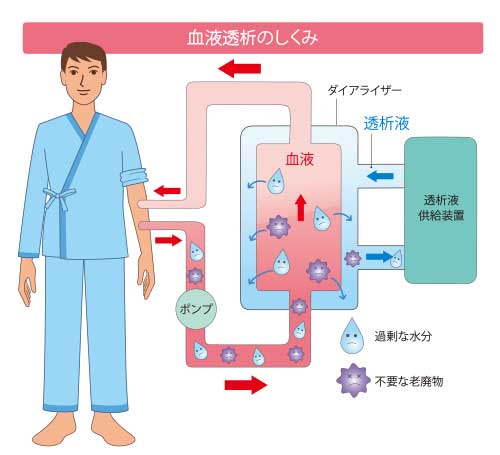
血液透析は血液を体外に出し、ダイアライザーという透析器(人工膜)によって浄化する治療法です。利き手ではないほうの腕に、血液の出入り口であるブラッドアクセス(シャントなど)を造設する手術を行う必要があります。ダイアライザーで尿毒素を取り除き、浄化された血液を再び体内に戻します。一般的な血液透析は1回につき約4時間かかります。多くの透析患者さんは、週2~3日透析施設に通院して治療を受けます。
血液透析には、血液透析(HD)、血液透析ろ過(HDF)、血液ろ過(HF)など、複数の種類があります。現在は約70%が血液透析で、残りのほとんどは血液透析ろ過です。 最近は、血液透析ろ過の中でも、オンラインHDFという新しい治療法が注目されています。
血液透析は透析時間を延ばすことで尿毒素の除去量が増えるが腹膜透析より負担大
健康な腎臓が1週間(168時間)休まずに働いていることを考えると、週12時間程度の血液透析で腎機能を代替するのは難しいといえます。尿毒素の除去量を増やすためには、透析時間を長くすることが必要です。さらに、透析時間を延ばすことで、体にかかる負担を少なくして体液のバランスも整えることができます。
透析時間を延ばすために、さまざまな治療法が開発されています。1回の透析時間を長くする「長時間透析」や、夜の睡眠時間を透析に当てる「オーバーナイト透析」、透析の頻度を増やすことで透析時間を確保する「頻回透析」、自宅で透析を行うことで透析時間を確保する「在宅透析」などが多くの医療機関で取り入れられています。
では、あらためて血液透析の長所と短所をまとめてみましょう。
● 血液透析の長所
日本では、ほとんどの透析患者さんが血液透析を選択しています。そのため、腹膜透析に比べて治療できる医療機関が多く、通院可能な範囲が広がります。さらに、一般的に血液透析は腹膜透析よりも尿毒素や余分な水分の除去能力が高いと考えられています。
血液透析は医療従事者が透析機器を操作するので、手技を覚えなくても安心して透析が受けられます。 透析時間以外は自由に行動でき、旅行先や出張先に血液透析を受けられる医療機関があれば、海外に出かけることも可能です。
● 血液透析の短所
血液透析は通常、週に2~3日の通院が必要になるため、生活の中で時間の制約が生じます。透析を受ける医療機関は、できるだけ自宅や職場近くの病医院を選びましょう。また、血液透析は透析のたびに専用の針を体に刺す必要があります。
血液透析は全身にたまった尿毒素や余分な水分を一度に取り除くため、腹膜透析と比べると、体に負担がかかります。食事に関しても、塩分、水分、カリウムなどの摂取量に注意が必要です。
次は腹膜透析(PD)について解説しましょう。現在、日本では透析患者さんの約3%、約1万人弱の患者さんが腹膜透析を選択し、日本では少数派の透析法です。腹膜透析は腎臓の残った機能を生かせることから、まずは腹膜透析を導入し、数年後に血液透析を導入する患者さんも増えています。
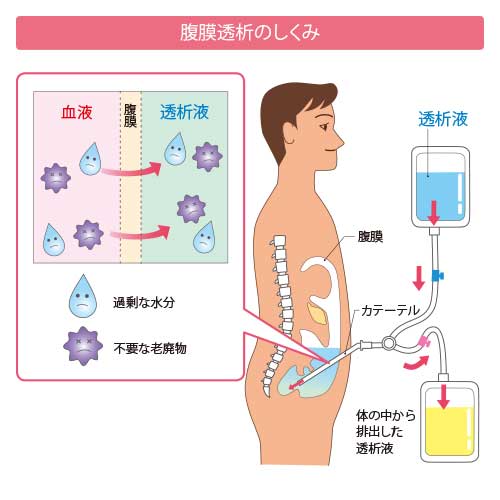
腹膜とはおなかの中にある胃、腸、肝臓などの内臓の表面を覆っている薄い膜のことで、腹膜透析とは腹膜を介して透析を行う治療法です。腹膜の中に透析液を入れておくと、体内の余分な水分や尿毒素が透析液に吸い込まれていきます。定期的に透析液を取り除いて、新しい透析液を入れる作業を繰り返すことで、血液が浄化されます。
自分で透析液を替える腹膜透析は時間の制約が少なく便利だが感染症に要注意
腹膜透析を導入する場合、透析液を交換するための細い管(透析カテーテル)をおなかに取りつける必要があります。透析カテーテルを留置する手術は通常、1~2時間程度で終わります。透析液の交換は、基本的には患者さん本人またはご家族(介護者)が行います。
腹膜透析は、一般的なCAPD(持続携行式腹膜透析)と特殊な機器を用いて行うAPD(自動腹膜透析)に大別されます。腹膜透析をしながら、週一回血液透析を併用する「ハイブリッド透析」も注目されてきています。
● 腹膜透析の長所
血液透析より時間をかけて透析を行うので、体への負担が少なくて済みます。針を刺す必要もなく、透析カテーテルから透析液を6時間程度ごとに交換するだけです。
血液透析は、専用の医療機関に週2~3日通院する必要がありますが、腹膜透析は月1~2回程度の通院で済みます。透析液を交換することができれば、場所や時間の制約を受けることはほとんどありません。最近では、在宅医療といっしょに提供されることも多く、医療施設に出向かなくとも医師が自宅へ来てくれるので、足腰の弱った高齢者の方でも安心・安全に治療を受けられるようになってきました。
腹膜透析は腎臓の残った機能を活かすことができるので、食事面では血液透析に比べて水分やカリウムなどの制限が緩やかです。尿が出る期間も血液透析に比べて長期になる傾向があります。
● 腹膜透析の短所
腹膜透析を管理できる医療施設はまだ少なく、地域によっては腹膜透析を選択できない場合もあります。さらに、腹膜透析は、本人またはご家族(介護者)の自己管理力が求められます。特に、カテーテルの出口付近は感染症を起こしやすいため、できるだけ清潔に保つ必要があります。
腹膜透析は常におなかに透析液を入れているため、腹膜炎を起こすおそれがあります。腹膜炎を繰り返すと、腹膜透析ができなくなり、血液透析に移行することになります。 長期間の腹膜透析によって合併症を起こす危険度が高まることから、腹膜透析は最長でも5~8年程度の期間にとどめておくほうがいいとされています。
食事制限に関しては、血液透析に比べて水分やカリウムなどの制限は緩やかですが、あくまでも腎機能が残っている患者さんに限られます。腎機能が低下して尿の量が減ってくると、血液透析と同様に食事制限が必要となります。
透析患者は血管障害が深刻で骨・筋力の減少や栄養不足による精神面の不安にも注意
透析技術が進歩しているとはいえ、透析だけでは腎臓の機能を代替することはできません。透析によってできるのは、主に尿毒素と水分を排泄することだけです。
血圧のコントロールやミネラルの調節、ホルモンの分泌など、血液のろ過以外に腎臓が担っている役割を透析が代替することはできません。そのため、透析患者さんにはさまざまな合併症が起こるようになります。透析によって合併症が起こるというよりも、透析前から合併症はひそかに進行し、腎機能を失って透析を導入したときに症状として現れるというべきでしょう。そのため、透析の合併症といわれている症状は、実は透析導入前から見られるものがほとんどです。
命に関する深刻な合併症として挙げられるのが、高血圧や動脈硬化(血管の老化)によって起こる全身の血管障害です。
尿が出ない透析患者さんは水分や塩分が体にたまるため、循環させる心臓に大きな負担がかかります。透析患者さんが亡くなる原因の第1位は心不全です。
心筋梗塞や脳梗塞、不整脈などの他、血管の石灰化による閉塞性動脈硬化症も深刻です。特に足の血管障害は壊疽の原因になりやすく、最悪の場合、切断が必要になることもあります。
動脈硬化を防ぐビタミン類の多くは、透析器を通過すると排泄されてしまいます。必須ミネラルである鉄やセレンなども透析患者さんには不足していることが分かっています。
腎臓が持つビタミンDを活性化する機能が低下することで、骨粗鬆症に似た症状が起こることもあります。カルシウム不足は、血液中のカルシウム量を調整する副甲状腺機能の異常を引き起こして血管の石灰化を招き、血管障害を深刻化させます。
さらに、造血ホルモンの不足によって生じる貧血や、新陳代謝の低下によって起こる皮膚の乾燥やかゆみ、免疫力の低下による感染症に加えて、うつや不安などの精神症状が出てくることもあるのです。
透析患者さんに特徴的な合併症が、透析アミロイドーシスです。透析でろ過されにくい尿毒素の1つであるβ2ミクログロブリンが変化したアミロイドは、全身の骨や関節に沈着し、痛みや変形を起こします。
透析生活で合併症を防ぐには、徹底した自己管理が必要です。食事ではカリウムやリン、塩分のコントロールを行い、不足しがちな栄養素を積極的に摂取しながら、薬を上手に使うことも大切です。当院では、透析患者さん向けのサプリメントをお勧めしています。慢性腎臓病の方でも安心して摂取できる内容となっています。気になる点が少しでもあったら、必ず担当医に相談しましょう。