東京慈恵会医科大学客員教授、愛宕フォレストタワー健康相談クリニック院長 川村 哲也
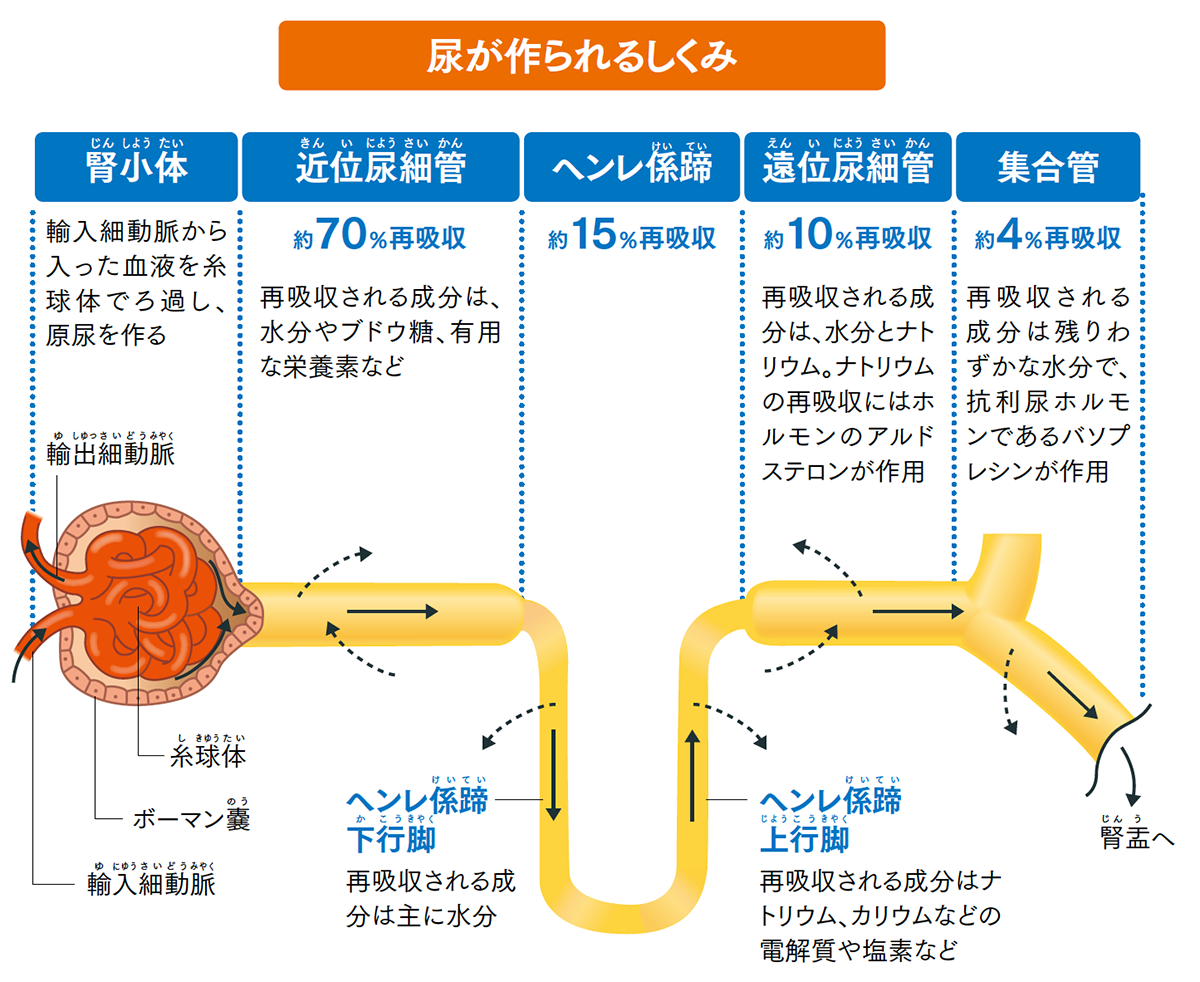
腎臓は血液を糸球体でろ過して原尿を作り尿細管で水分や電解質、老廃物を選別して吸収

皆さんは、自分の尿の状態をふだんから確認しているでしょうか。尿は「腎臓の状態を映す鏡」といっても過言ではありません。飲食物に含まれる水分は胃腸を通る間に吸収されて血液に入り、腎臓によってろ過されて尿として排出されます。血液の浄化作用は、〝血液の番人〟として生命ネットワークの司令塔の役割を果たす腎臓の主要な働きの1つです。仮に腎臓による血液の浄化作用がなくなれば、老廃物を体の外に排出できなくなって慢性腎臓病になり、将来的に人工透析が必要になるおそれがあります。
心臓から腎臓に流れてきた血液が糸球体を通ってふるいにかけられると、分子量の大きい赤血球やたんぱく質などはろ過されず、きれいになった血液が腎臓から出てきます。一方、毛細血管が網目状に絡まっている糸球体でろ過された尿の元になる原尿の量は、1日当たり150~180㍑にも及ぶといわれています。しかし、実際の尿の量は1日当たり2㍑程度で、99%は尿細管で再吸収されることになります。
99%もの原尿を再吸収する尿細管は大きく分けて「近位尿細管」「ヘンレ係蹄下行脚」「ヘンレ係蹄上行脚」「遠位尿細管」「集合管」の5つに分けることができます。
近位尿細管では水分やブドウ糖、有用な栄養素などが再吸収されます。近位尿細管で再吸収されるのはろ過された原尿を100%とすると、70%程度です。
ヘンレ係蹄下行脚は腎髄質に向かう細い尿細管で、主に水分が再吸収されます。髄質に向かうほど周辺の浸透圧が高くなっているのは、ヘンレ係蹄上行脚で再吸収されるナトリウムやカリウムなどの電解質や塩素によるものです。浸透圧とは、濃度の異なった液体が同じ濃度になろうとする力のことです。浸透圧の強さは水中に存在する電解質や塩素などの粒子の数に比例します。ヘンレ係蹄下行脚では、原尿は水分を失って濃縮されます。
ヘンレ係蹄上行脚は腎皮質に向かう細い尿細管で、電解質が再吸収されます。ヘンレ係蹄下行脚で濃縮されて高浸透圧になった原尿は、電解質が再吸収されることで浸透圧を下げて上に移動して遠位尿細管に到達します。ここまでに再吸収される原尿の成分は80~90%です。
遠位尿細管ではさらに水分が再吸収され、原尿の浸透圧を上げます。また、遠位尿細管では副腎皮質から分泌されるアルドステロンというホルモンが作用し、ナトリウムが再吸収されます。再吸収される原尿は約95%にまで濃縮されます。
集合管では、脳の視床下部という場所で合成されて脳下垂体後葉から分泌されるバソプレシンという抗利尿ホルモンが作用します。その結果、残りわずかな水分が数%ほど再吸収され、原尿を99%体内に取り込むのです。
それぞれの位置で再吸収される成分や量が異なる尿細管の目的は、老廃物を尿中に排出することです。それ以外にも、血液の濃度を一定に保ったり、血液の㏗(水素イオン濃度指数)を弱アルカリ性の約7.4に調整したりしているのです。
血液の㏗が約7.4を維持できているからこそ、人間の体はエネルギーを産生したり、免疫反応を機能させたりすることができます。まさに、腎臓が〝血液の番人〟として生命ネットワークの司令塔の役割を果たす中心的な臓器であることの証明といえるでしょう。
自覚症状の乏しい慢性腎臓病はむくみや疲労感、貧血といった症状が初期のサイン
自覚症状が乏しい慢性腎臓病は、早期発見が何よりも大切です。自覚症状がなくても、毎年一回は健康診断を受けるようにしましょう。慢性腎臓病と診断されるのは、次の①②のいずれか、または両方が3ヵ月以上続いた場合です。
①尿検査でたんぱく尿1+以上
②糸球体ろ過量(GFR値)が60未満
たんぱく尿の検査は、腎臓のろ過機能が正常かどうかを調べるために行われます。ろ過機能に異常があると、本来ならばとどまるべきたんぱく質が尿中に漏れ出てしまいます。
たんぱく尿は、濃度によって「-」「+-」「1+」「2+」「3+」「4+」の6段階に分かれます。正常範囲は「-」「+-」で、「+」の数字が大きくなるほど尿に含まれるたんぱく質の濃度が高く、腎臓からろ過されて再吸収しきれないたんぱくが尿中に漏れ出ていることを示しています。
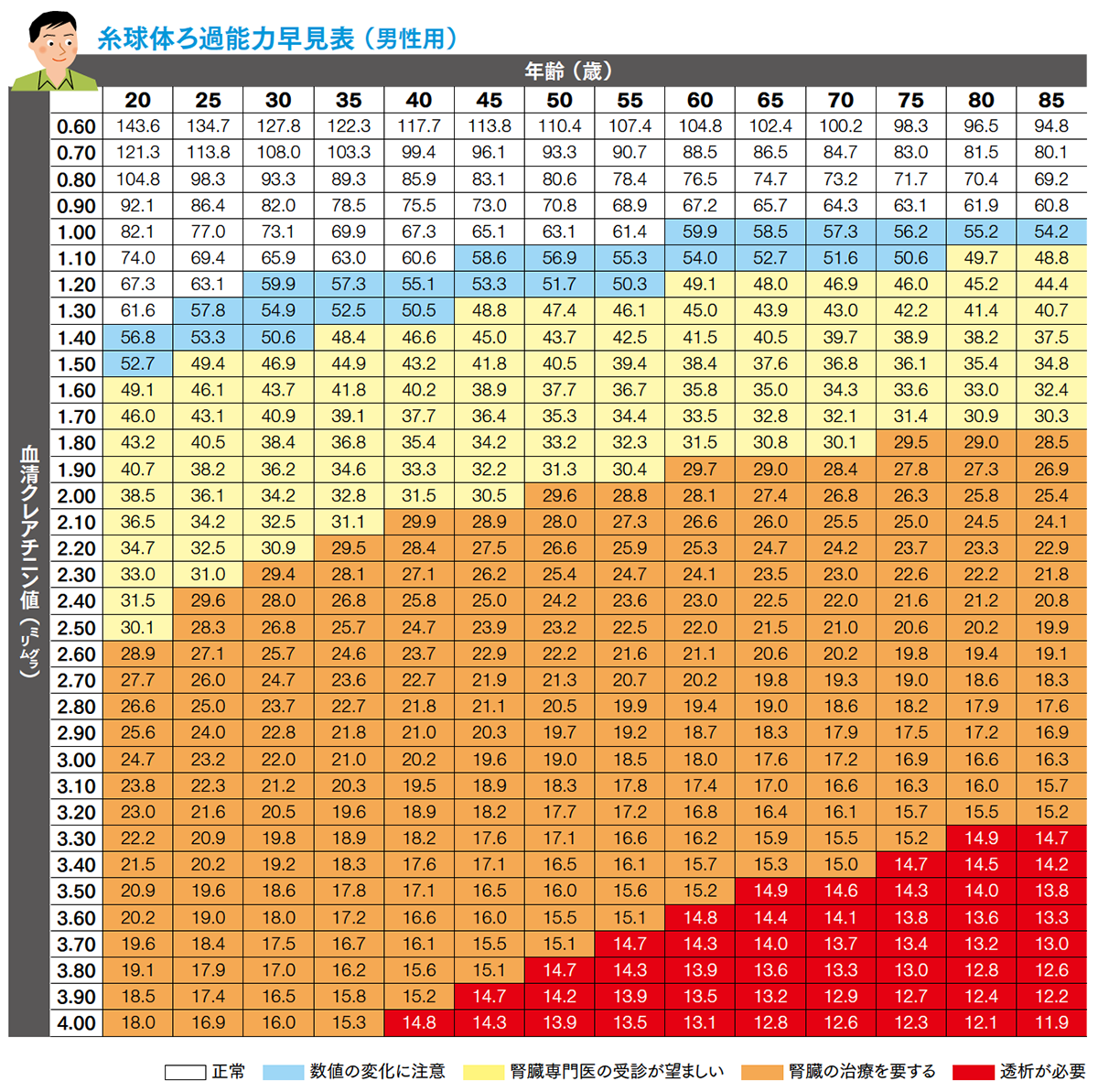
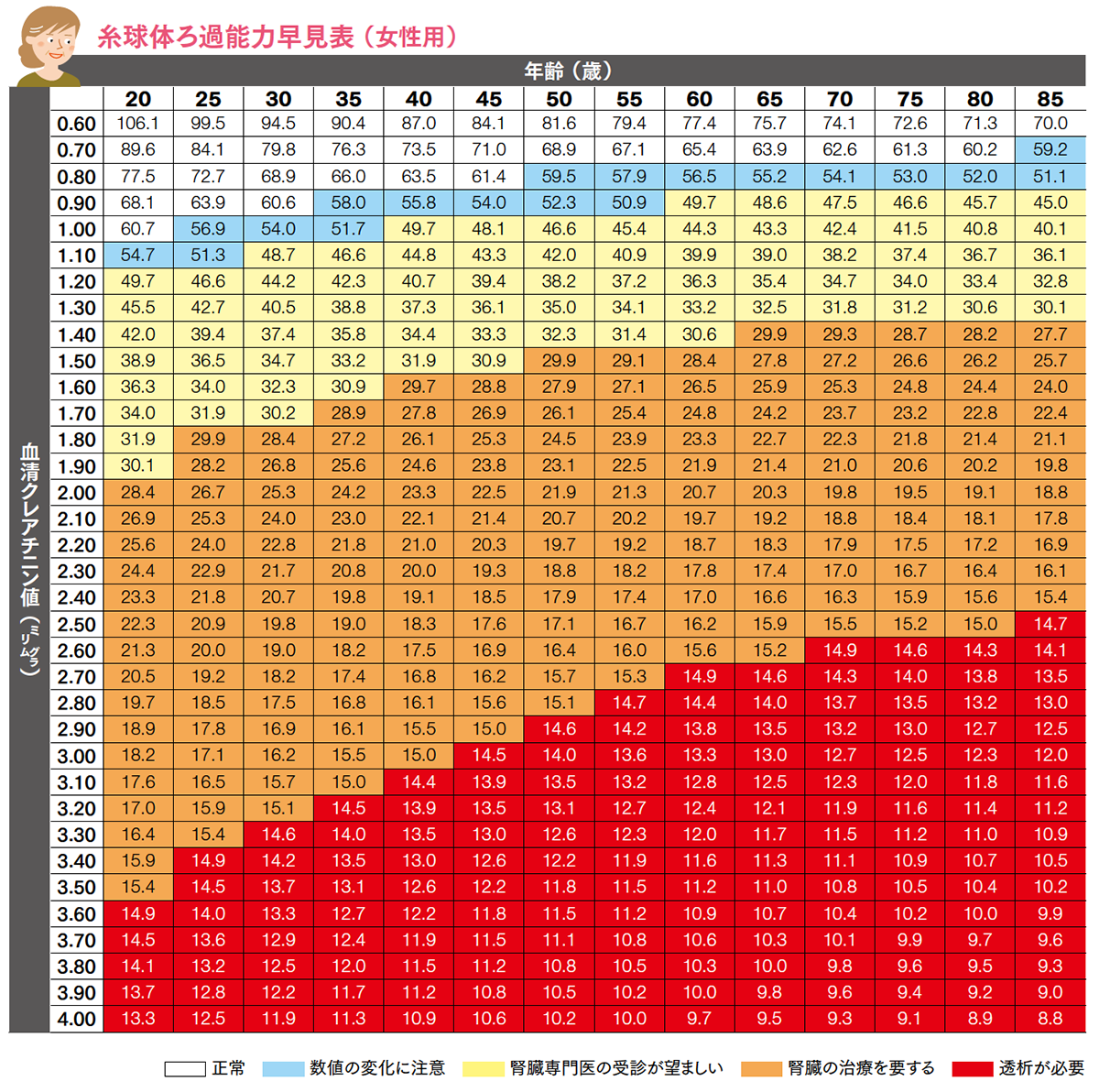
糸球体ろ過量は、1分間にすべての糸球体によってろ過される血漿(血液中の赤血球、白血球、血小板を除いた液体成分)の量です。糸球体ろ過量を調べるには、血清クレアチニン値をもとに推測する計算法を用いて、推算糸球体ろ過量(eGFR値)を算出します。
クレアチニンとは、筋肉中の成分が代謝されてできる老廃物の1つです。血液中に含まれるクレアチニンは、一定の量が常に尿中に排出されています。尿中に排出されるクレアチニンの量は、成人では通常1日1㌘程度で、腎機能の状態によって左右されることはほとんどありません。したがって、血清クレアチニン濃度が上昇すればするほど、腎臓の糸球体のろ過機能は低下していることになります。
慢性腎臓病の病期は、糸球体ろ過量の数値によって、G1~G5までの6段階に分けられます(G3はaとbに区分け)。糸球体ろ過を調べるには複雑な計算が必要ですが、「糸球体ろ過能力早見表」を用いて性別・年齢・血清クレアチニン値を当てはめると、腎機能の状態を知ることができます。
腎機能を悪化させる原因の一つとして、糖毒物質のAGE(終末糖化産物)が挙げられます。AGEは血液中の過剰な糖とたんぱく質が結びついてできた悪玉物質で、体の組織を構成するたんぱく質の機能を奪ったり、炎症を引き起こしたりします。体内にAGEが蓄積すると腎臓内の糸球体の毛細血管が動脈硬化(血管の老化)を起こし、腎機能が低下していきます。
腎機能が低下して起こる慢性腎臓病の早期発見には、定期的に健康診断を受けることはもちろん、日頃から体が発しているわずかなサインを見逃さないようにすることが非常に大切です。具体的には、むくみや疲労感、貧血、息切れ、手足のしびれ、短期間での5㌔以上の体重増加などが挙げられます。ただし、これらの自覚症状は、必ずしも慢性腎臓病が原因で起こるわけではありません。
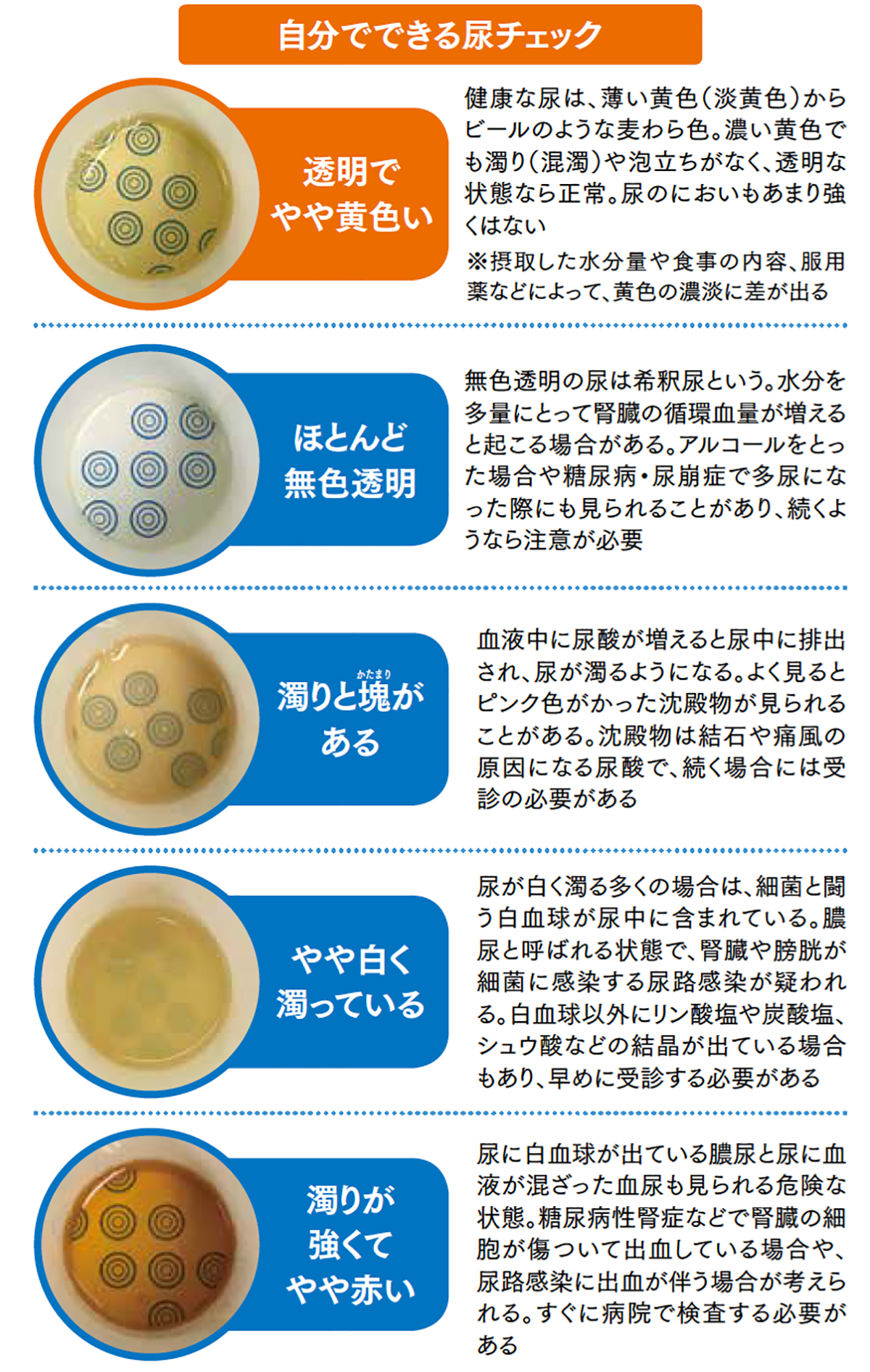
そこで私がおすすめしたいのは、ふだんから尿の状態や量をチェックすることです。チェックするときのポイントは「色」「におい」「泡立ち」「量」「回数」です。尿を日頃から観察していれば、腎臓が正しく働いているかどうかを間接的に判断することができます。
尿の色・におい・泡立ち・量・回数を確認すると慢性腎臓病を早期に発見できて透析を阻止
健康な人の尿の量は1日1.5~2㍑で、1回の目安量は200~300㍉㍑です。尿の回数は1日4~6回で、多くは昼間に4~5回、夜間に0~1回といわれています。
腎臓や膀胱に異常が現れると、尿の色は赤褐色や茶褐色(コーラ色)になり、いわゆる血尿が疑われます。血尿は慢性腎臓病以外にも、尿路結石や膀胱炎、尿路系腫瘍の可能性があるため、早急に腎臓内科・泌尿器科専門医の診察を受ける必要があります。
尿のアンモニア臭は、放置された尿が空気にさらされ、細菌によって尿素が分解されることで発生します。排尿してすぐに強いアンモニア臭がする場合は、膀胱や腎臓が細菌に感染していたり、尿路に炎症が起こっていたりする可能性があります。また、果実のような甘ったるいにおいがする場合は、糖尿病のおそれがあります。
たんぱく尿は、排泄したときに泡立つのが特徴です。たんぱく尿の泡立ちは、ビールの泡のように消えずにずっと残ります。ただし、体調が悪いときやアルコールを飲みすぎたときも、尿が泡立つことがあります。泡立ちは、目安として確認するとよいでしょう。
腎機能が低下すると、1日400㍉㍑以下しか尿が出なくなる乏尿という状態になります。さらに腎機能が低下すると、1日100㍉㍑以下しか尿が出なくなる無尿という状態になります。尿の量が極端に少なかったり、出なくなったりすると、脱水などによって起こる急性腎障害の可能性があります。
一方、尿の量が1日3㍑以上出る状態を多尿といい、尿崩症や尿細管の異常、糖尿病の疑いがあります。尿の量に違和感を覚えたら、すぐに検査を受けるようにしましょう。
尿の回数に極端な増減が出たら注意が必要です。尿の回数が1日8回以上の場合を頻尿といいます。特に、夜間頻尿は慢性腎臓病に起因するケースが多く見られます。日中は活動によって血液が全身を巡りますが、夜間の就寝中は腎臓へ流れ込む血液量が多くなります。ところが、腎機能が低下し尿を濃縮する働きが衰えると、尿の量が増えて夜間頻尿を起こしてしまうのです。
腎臓は「ある程度まで機能が低下してしまうと、自然に治ることはない臓器」といわれています。減塩を意識した食事や運動など、腎機能を維持する生活習慣をふだんから心がけましょう。尿の異常をこまめにチェックすることで、腎機能低下の早期発見に努めることも大切です。