昭和大学医学部主任教授 山岸 昌一
腎臓は血液をろ過して老廃物や余分な水分を排泄する臓器で加齢とともに機能が低下

腎臓は小さな臓器ですが、私たち人間が生きていくうえで欠かせない重要な働きを担っています。腎臓の主な働きとして、血液をろ過して老廃物や余分な水分を尿として体外に排泄する機能が挙げられます。そのほかにも、体内のミネラルバランスや血圧を調整したり、血液を作るホルモンを分泌したり、骨の形成に関わるビタミンDを活性化したりする働きがあります。全身のさまざまな臓器や器官と情報交換を行いながら生命活動を維持している腎臓は、私たち人間が生命活動を維持していくための「司令塔」のような役割を果たす重要な臓器なのです。
現代の日本では、高齢化に伴って慢性腎臓病(CKD)の患者さんが急増しています。慢性腎臓病とは、慢性的に腎臓の機能が低下する病気の総称です。主なものに、糖尿病腎症やIgA腎症などの慢性糸球体腎炎、高血圧症による腎障害(腎硬化症)などが挙げられます。慢性腎臓病が進行すると、透析治療や腎移植が必要になります。
慢性腎臓病は、治療を受けずに放置していると数々の合併症を引き起こす恐ろしい病気です。慢性腎臓病の初期には、ほとんど自覚症状がありません。むくみやだるさといった不快な症状が現れたときには、すでに深刻な状態にまで進行してしまっていることが少なくありません。自覚症状が現れにくい理由の1つとして、腎臓の構造が大きく関わっています。
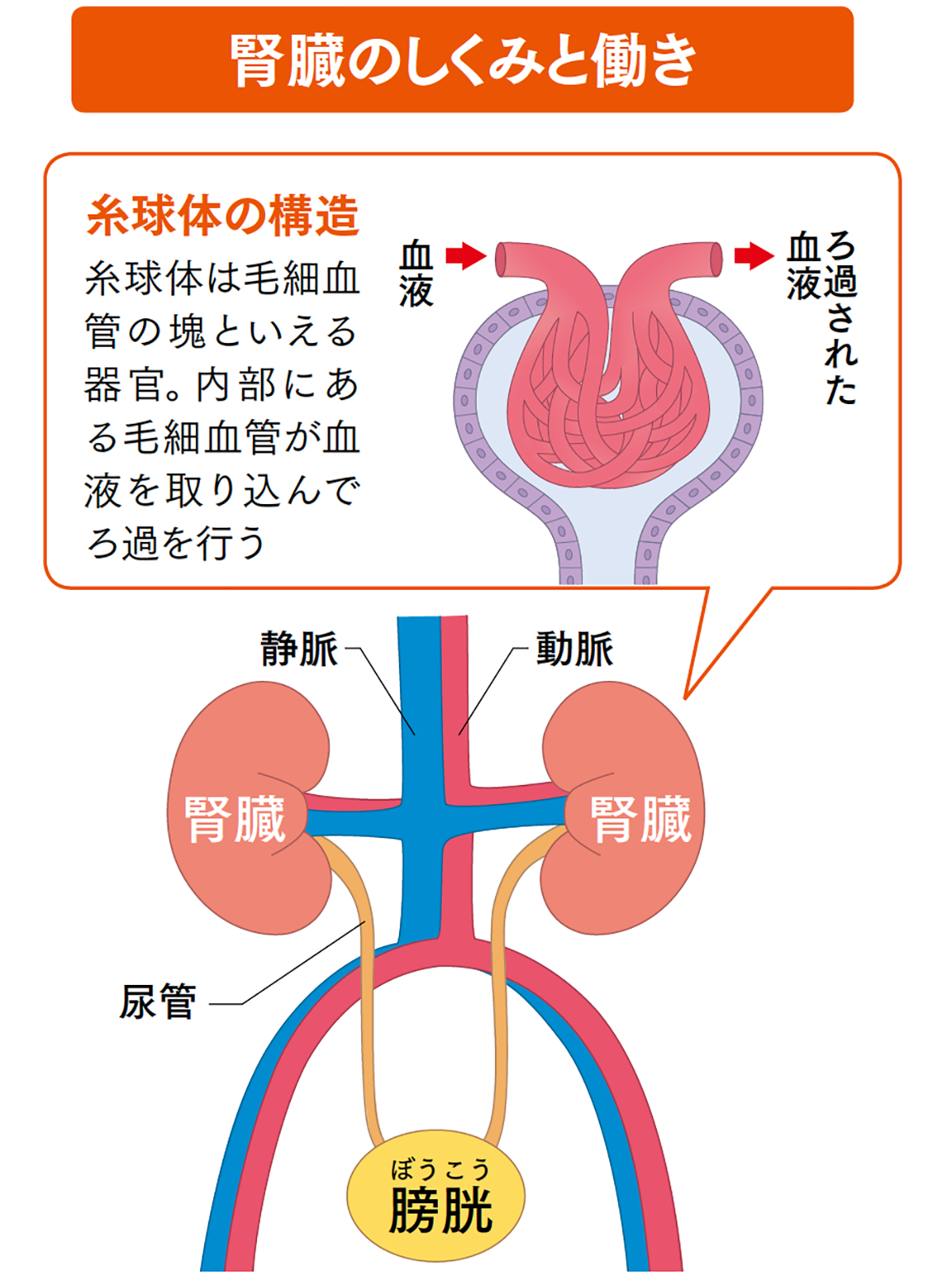
左右の腎臓には「ネフロン」という小さな器官が、それぞれ約100万個ずつ詰まっています。ネフロンは、糸球体と尿細管で構成されています。
糸球体は、毛細血管が網目状に絡まっている器官です。細かい目のふるいのような構造で、心臓から腎臓に流れてきた血液を取り込んでろ過を行います。糸球体でろ過された尿のもと(原尿)には、老廃物のほかにアミノ酸やブドウ糖、ナトリウム、カリウムといった体に必要な栄養素も含まれています。原尿は、膀胱に通じる尿管に至る前に尿細管を通過します。尿細管は細長い管状の器官で、原尿に含まれる体に必要な栄養素を再吸収することによって体内の水分量を一定に保ったり、ミネラルバランスを調整したりしています。
ある程度の数のネフロンが障害されても残りのネフロンが働きを補うため、全体としての機能が維持されます。一般的には、腎機能が30%まで低下しないと自覚症状は現れないとされています。
30歳のときの腎機能を100%とすると、1歳年を取るごとに1%ずつ機能が低下していくといわれています。つまり、健康な人であっても、90歳になると腎機能は40%にまで低下してしまうのです。
加齢に伴ってネフロンの数が減少すると、有害物質や老廃物を尿から排泄することが十分に行えなくなります。すると、残りの正常なネフロンへの負担が加速度的に増えていき、やがて末期の腎不全に至ってしまうのです。
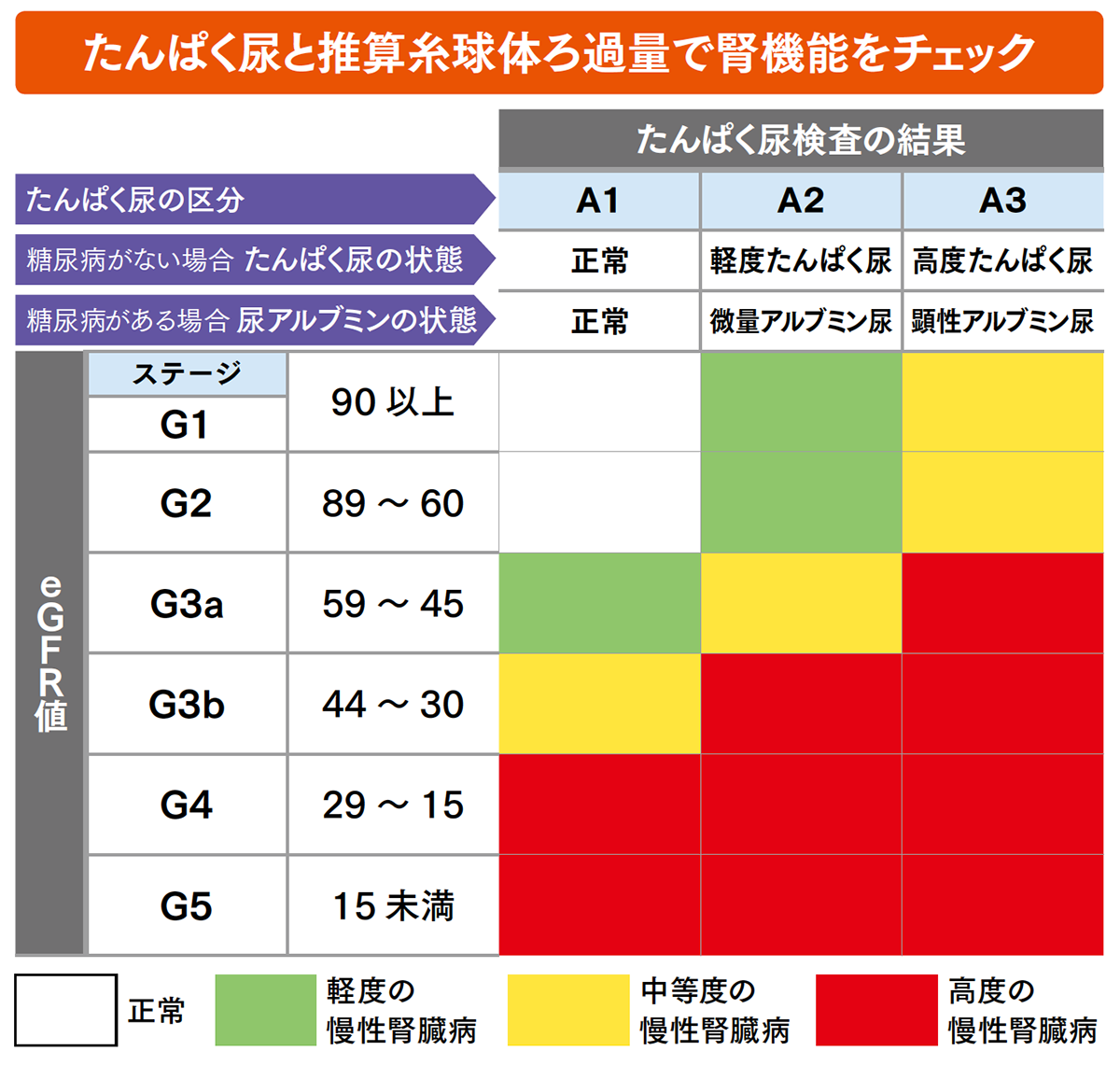
慢性腎臓病は、早期発見・早期治療が何よりも大切です。自覚症状がなくても、毎年1回は健康診断を受けるようにしましょう。慢性腎臓病と診断されるのは、次の①と②のいずれか、または両方が3ヵ月以上続いた場合です。
①尿検査でたんぱく尿1+以上、血尿1+など
②糸球体ろ過量(GFR値)が60未満
たんぱく尿や血尿などの検査は、腎臓のろ過機能が正常かどうかを調べるものです。ろ過機能に異常があると、本来であれば体内にとどまるべきたんぱく質などが尿中に漏れ出てしまいます。
たんぱく尿は、濃度によって「-」「+-」「1+」「2+」「3+」「4+」の6段階があります。正常な範囲は「-」と「+-」です。「+」の数字が大きくなるほど尿に含まれるたんぱく質の濃度が高く、腎臓の働きが低下している可能性が高くなります。
『CKD診療ガイド2012』をもとに作成
糸球体ろ過量は、1分間にすべての糸球体によってろ過される血漿(血液中の赤血球、白血球、血小板を除いた液体成分)の量です。糸球体ろ過量を調べるには、血清クレアチニン値をもとに推測する計算法を用いて、推算糸球体ろ過量(eGFR値)を算出します。
クレアチニンとは、筋肉中の成分が代謝されてできる老廃物の1つです。クレアチニンは糸球体でろ過された後、ほとんど尿細管で再吸収されずに尿中に排泄されます。そのため、糸球体のろ過機能が低下してくると、尿中に排泄されるクレアチニン量が減り、血液中のクレアチニンの濃度は上昇していきます。
慢性腎臓病の病期は、糸球体ろ過量の数値によって、G1~G5までの6段階に分けられます(G3はaとbに区分け)。糸球体ろ過量を調べるには複雑な計算が必要ですが、日本腎臓学会のホームページで見ることができる「糸球体ろ過能力早見表」を用いて性別、年齢、血清クレアチニン値を当てはめると、腎機能の状態を知ることができます。
高血圧に加えて高血糖で生じる糖毒物質が血管の老化を早めて腎臓に負担をかける
腎臓の機能を低下させる重大な原因として、動脈硬化症を引き起こす高血圧と高血糖が挙げられます。動脈硬化症は、動脈の血管内にコレステロールがたまって血管が狭くなったり、弾力がなくなってもろくなったりする状態のことです。
高血圧になると血管に強い圧力がかかり、内側を覆う血管内皮細胞が傷害されて動脈硬化症が進行します。全身で動脈硬化症が進行すると、心不全や心筋梗塞などの心血管疾患や、脳梗塞や脳出血などの脳血管疾患といった重篤な病気が引き起こされるのです。
血管の中でも、特に高血圧の影響を受けやすいのが毛細血管です。毛細血管の塊といえる腎臓内の糸球体も例外ではありません。動脈硬化症が進んで一部の糸球体の機能が低下すると、正常な糸球体に過剰な負荷がかかるようになります。過剰な負荷がかかった糸球体では傷害が進み、さらに機能が低下するという悪循環に陥ります。
高血圧だけでなく、高血糖も動脈硬化症を引き起こします。高血糖の状態が続くと、血液中の過剰な糖とたんぱく質が結びつきます。結びついた一部がアマドリ化合物という物質に変わってさらに変性を繰り返すと、最終的にAGE(終末糖化産物)という悪玉物質が作られます。
AGEは「糖毒物質」とも呼ばれ、さまざまな病気を引き起こす原因物質と考えられています。体の組織を構成するたんぱく質を糖まみれにして機能を奪ったり、受容体(物質からの刺激を受け取って細胞などに情報を伝える器官)に結合して慢性的な炎症を起こしたりしてしまうのです。
AGEになった糖とたんぱく質の結びつきは非常に強固です。分解したり、体外に排泄したりすることが難しいため、少しずつ体の中に蓄積されていきます。AGEが蓄積した血管では、コレステロールの蓄積や炎症反応が繰り返され、動脈硬化が進んでしまいます。
腎臓にある糸球体の毛細血管は、高血圧だけでなくAGEの影響も受けやすい器官です。高血糖の状態が続き、糸球体の毛細血管がAGEによって傷つくと、血液を十分にろ過できなくなり、腎臓の機能が低下してしまいます。すると、AGEを排泄する能力はますます低下し、さらに腎機能が失われる悪循環が生まれます。実際、2017年に新たな透析導入の原因となった疾患の第1位は糖尿病腎症で、透析患者さんの約4割を占めていると報告されています。
腎機能を維持するためには、全身の血流障害を引き起こす動脈硬化症から血管を守ることが大切です。血管を守り、血流を改善するには、血糖値を正常化してAGEの生成や蓄積を抑える必要があります。AGEは高血糖によって体内で作られるだけでなく、飲食物にも含まれています。
AGEが多く含まれる食品は、揚げたり焼いたりして焦げ目がついた料理や、電子レンジを使って調理した料理です。同じ食品でも、加熱される際の温度が高くなり、時間が長くなるほどAGEの量は増加します。また、清涼飲料水や菓子類、加工食品といった多くの飲食物の甘味づけに使われているフルクトース(果糖)にも注意が必要です。果糖は糖の中でもたんぱく質に結びついてAGEになりやすく、ブドウ糖の10倍もの速さでAGEを作り出してしまいます。
そこで、私がおすすめしているのは、食べる順番と食事にかける時間を意識することで、食後の血糖値の急上昇を抑える方法です。炭水化物(糖質)より先に、繊維質の多い野菜やキノコ類、海藻などから食べはじめ、よく噛んで時間をかけて食事をとるようにすると、食後の血糖値の上昇が緩やかになり、AGEが作られにくくなるのです。
一般社団法人日本腎臓学会