福岡腎臓内科クリニック副院長 谷口 正智
腎機能が低下すると造血ホルモンが減少し酸素を運搬する赤血球が不足して貧血を発症

〝血液の番人〟として生命ネットワークの司令塔の役割を果たす腎臓は、ほかの臓器と密接な関係にあります。「心腎連関」「肝腎連関」「肺腎連関」「脳腎連関」「腸腎連関」「骨腎連関」「筋腎連関」などの言葉の普及とともに、ほかの臓器とのつながりで考える腎臓病の病態に注目が集まっています。
最近の研究では、腎臓が多臓器不全の引き金になっていることが分かってきました。多臓器不全とは、肺や腎臓、脳など、生命の維持に欠かすことができない複数の重要な臓器の働きが著しく低下した状態のことです。
〝血液の番人〟である腎臓は血液中のさまざまな成分や「コミュニケーション物質(ホルモンや情報伝達物質など)」を介して、ほかの臓器と深く結びついています。そのため、ほかの臓器が悪くなると腎臓に悪影響が及び、腎臓が悪くなると体中のすべての臓器に悪影響が及んでしまうのです。
2013年にアメリカを中心とする研究チームが世界中の医学論文を解析したある研究では、入院患者全体のうち成人の5人に1人が「急性腎障害(AKI)」という症状を発症し、命の危険にさらされていることが判明しました。急性腎障害とは、数時間~数日の間に急激に腎機能が低下する状態のことです。これまで多臓器不全と診断されるだけだった多くのケースで、実際には腎臓が関係していることが分かってきたのです。
慢性腎臓病(CKD)が進行して腎機能が低下すると、さまざまな合併症が現れてきます。合併症の中でも気をつけたいのが「腎性貧血」と「慢性腎臓病に伴う骨・ミネラル代謝異常(CKD‐MBD)」です。腎性貧血や慢性腎臓病に伴う骨・ミネラル代謝異常は、推算糸球体ろ過量(eGFR)が45未満(ステージG3b)を境に現れはじめ、30未満(ステージG4)になると高い割合で発症します。
腎臓は、体にとって有益なコミュニケーション物質を何種類も分泌しています。その一つが「エリスロポエチン(以下、エポと略す)」です。エポは赤血球を作る働きのあるホルモンで、別名〝造血ホルモン〟と呼ばれています。
腎性貧血は、腎機能の低下に伴って腎臓から分泌されるエポの量が減少することで起こります。エポの量が減少すると、骨髄の赤血球を作る能力が低下してしまうからです。
赤血球の重要な働きは、全身に数十兆個ある細胞に酸素を送り届けることです。しかし、腎機能が低下してエポの分泌量が減少すると、赤血球の数も減少します。赤血球によって細胞に酸素が運ばれないと、体は酸素不足に陥ってしまいます。
体内が酸素不足の状態に陥ると、心臓は全身に血液を行き届かせるため、より激しく働くようになります。その結果、心臓への負担が増加し、心不全が進行してしまうのです。
腎臓は、カルシウムやリンなどのミネラルのバランスを整える役割も果たしています。カルシウムは骨の原料となることは多くの方がご存じだと思いますが、全身の筋肉を動かすときに情報を伝える役割も果たしています。
血液中のカルシウムは、常に一定の濃度に保たれるよう、のどぼとけの下に位置する副甲状腺という組織で調節されています。副甲状腺は、体内のカルシウムの量が不足すると副甲状腺ホルモン(PTH)を分泌し、骨に貯蔵されているカルシウムを血液中に送り出します。
さらに、副甲状腺ホルモンは、骨の形成を促す活性型ビタミンDの産生にも関わっています。活性型ビタミンDは、小腸からのカルシウムの吸収を促進し、骨を形成するうえで重要な役割を果たしています。ビタミンDは、食事から体内に取り込まれたり、紫外線を浴びることで合成されたりします。ビタミンDは腎臓や肝臓で酵素の働きを受けることで活性型ビタミンDとなり、小腸からのカルシウムの吸収を促進するのです。
腎機能の低下に伴って活性型ビタミンDの産生量が減ると、小腸からカルシウムを十分に吸収することができなくなります。また、腎不全になると、リンを尿中に排出する機能も低下し、血液中のリンの濃度が上昇します。カルシウムとリンはシーソーのような関係で、リンの濃度が上がるとカルシウムの濃度が下がります。慢性腎臓病の患者さんは「活性型ビタミンDの産生量の低下」と「リンの濃度の上昇」という2つの理由によって、血液中のカルシウムの濃度が低下してしまうのです。
副甲状腺が血液中のカルシウム不足を察知すると、大量の副甲状腺ホルモンを分泌します。その結果、骨からカルシウムとリンがどんどん溶け出してしまうのが「二次性副甲状腺機能亢進症」という病気です。副甲状腺ホルモンが増えつづけることで骨がもろくなり、骨折や骨粗鬆症を引き起こしてしまうのです。
血液中で過剰となったカルシウムとリンが血管を石灰化させて心臓病・脳卒中を招く
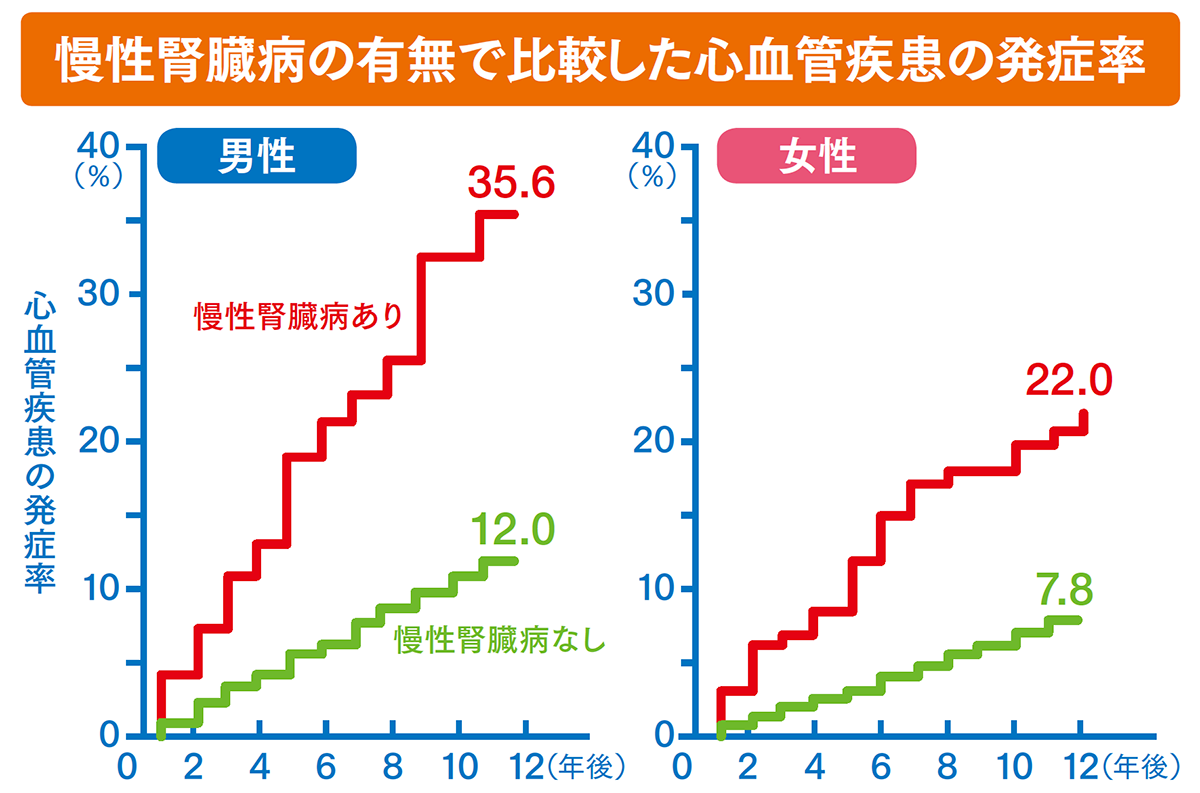
慢性腎臓病に伴う骨・ミネラル代謝異常がさらに進むと、今度は血液中のカルシウムとリンの濃度が高くなり、過剰になったカルシウムとリンが全身の血管に付着して血管が硬くなる石灰化という現象を引き起こします。慢性腎臓病の患者さんに心臓病や脳卒中などの発症率が高いのは、血管の石灰化が関係していると考えられます。九州大学の研究グループが行った福岡県久山町の住民を対象にした健康調査によると、慢性腎臓病の患者さんは心血管疾患の発症率が約3倍になることが報告されています。
最近の研究で、慢性腎臓病に伴う骨・ミネラル代謝異常の発症のカギを握っているのはリンであることが明らかになってきました。リンの蓄積は腎不全になる前のもっと早い段階(ステージG2~3)から始まっており、そのせいでカルシウム濃度が低下し、二次性副甲状腺機能亢進症を引き起こしている可能性が出てきたのです。
慢性腎臓病は早期の段階から食事療法や薬物療法を行えば、進行を遅らせることが期待できます。また、活性型ビタミンDの不足を補うため、活性型ビタミンD製剤を処方することもあります。ただし、多量の使用に加え、腎機能が著しく低下している患者さんの場合は少量の使用でも腎機能が悪化することがあるため、使い方には注意が必要です。骨粗鬆症や心臓病、脳卒中などの合併症を未然に防ぐためにも、慢性腎臓病そのものの早期発見・早期治療に努めましょう。