福岡腎臓内科クリニック副院長 谷口 正智
血液透析患者は心臓突然死の発症頻度が25~130倍も高いという報告あり

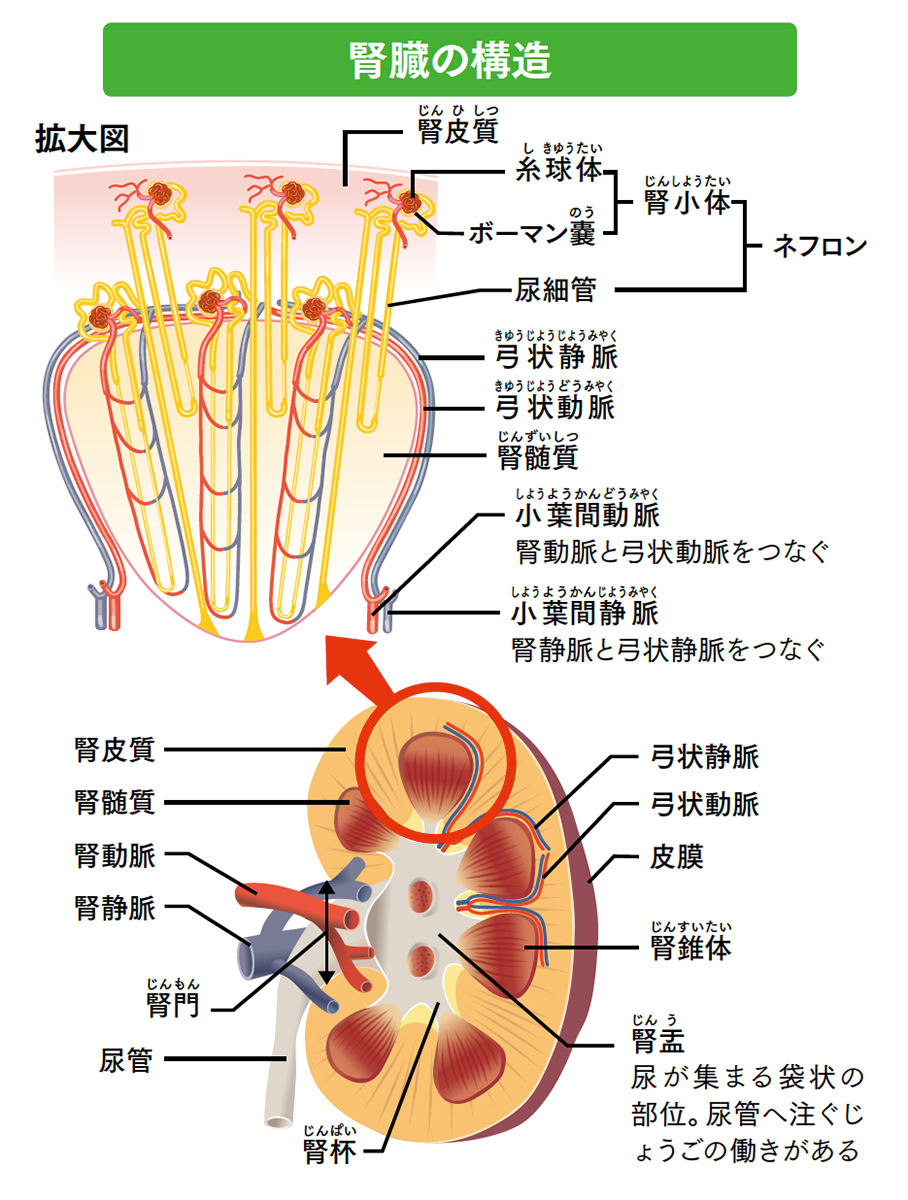
腎臓には、大動脈と大静脈から直接分岐した腎動脈(動脈からの血液が腎臓に流れ込む動脈)、腎静脈(腎臓の血液を静脈に送り出す静脈)が「腎門」というくぼみから入り込んでいます。腎動脈と腎静脈は分岐して弓状動脈と弓状静脈になり、さらに無数の毛細血管となって腎臓全体に分布しています。
腎動脈は腎臓の中で細かく枝分かれし、「ネフロン」という尿を作る器官に行きつきます。ネフロンは、毛細血管が毛玉のように丸まった糸球体と、糸球体を包み込んでいる風船のようなボーマン嚢、ボーマン嚢から伸びる尿細管から成り立っています。1つの腎臓は、約100万個のネフロンと、ネフロンを支える血管や間質などで構成されています。
“血液の番人”として生命ネットワークの司令塔の役割を果たす腎臓は、ほかの臓器と密接な関係にあります。中でも、腎臓と最も密接に連携しているといえる臓器が心臓です。
腎臓が生命ネットワークの司令塔としてほかの臓器と連携していることが明らかになったのは、「ANP(心房性ナトリウム利尿ペプチド。別名・心臓ホルモン)」の発見がきっかけでした。ANPは心臓から分泌されるコミュニケーション物質です。
心臓から分泌されたANPは血流に乗って腎臓までたどりつき、腎臓に尿の量を増やすように働きかけます。体の中を巡る血液の量には変動があるため、血液の量が多すぎるとポンプの役割を果たす心臓に過剰な負荷がかかってしまいます。
そこで、心臓は全身の血液の量を減らそうとANPというコミュニケーション物質を分泌して腎臓に知らせ、体内の水分を尿として排出してもらうのです。
また、心臓から出たANPは血管の細胞でも受け取られており、血管を広げる働き(末梢血管拡張作用)があることが明らかになっています。末梢血管拡張作用は血圧を下げるように働くため、利尿作用と同じく、心臓を助ける働きを持っています。このように心臓と腎臓、血管の細胞が生命ネットワークとして連携することで、体を正常な状態に保っているのです。
心臓と腎臓のいずれか一方にトラブルが生じると、もう一方にも悪影響を及ぼしてトラブルが起こることがあります。例えば、心臓の機能が急に低下した場合に腎機能が低下したり、腎機能が急に低下した場合に心臓の機能が低下したりするなどです。こうした心臓と腎臓の連関は早くから注目を集め、「心腎連関症候群」と呼ばれるようになりました。
そのほか、糖尿病や血管炎、敗血症など、全身に影響を及ぼす病気にかかると、心臓と腎臓の機能が同時に低下することが少なくありません。血管炎とは、血管壁が白血球などの免疫細胞に攻撃される疾患のこと。敗血症とは、なんらかの感染症を起こしている細菌などが増殖して炎症が全身に広がり、その結果、重大な臓器障害が起きて重篤になっている疾患のことです。どちらも体のさまざまな臓器の異常を引き起こし、生命を脅かすおそれがあります。
心腎連関症候群という言葉が誕生する以前は、心臓の機能が低下すると腎臓に流れ込む血流量が減って尿を作る能力も低下するため、心不全の治療薬の効果が出にくくなるという単純な関係だと考えられてきました。心不全とは、心臓が全身で必要とするだけの血液を十分送り出せなくなった状態のことです。しかし、現在では多くの場合で、心臓と腎臓という臓器が互いに影響を及ぼし合う、双方向性の複雑な関係であることが分かってきました。
例えば、心不全の患者さんの3人に1人には中等度以上の腎機能の低下が起こることが知られています。また、急性心不全で入院治療を受けた患者さんの2~3割に急性腎障害が見られたことも報告されています。
心臓の機能が低下すると、心不全のリスクが高まります。その結果、肺や全身に血液が停滞してしまいます。血液が停滞した状態を「うっ血」といいます。腎機能の低下と併発しやすい代表的な疾患がうっ血性心不全です。
心不全で体に十分な血液が行き渡らなくなった患者さんに腎機能の低下が併発すると、生命の危機に陥るリスクが高まることが知られています。慢性腎臓病の患者さんは、心臓病や脳卒中の発症リスクが高いことも分かっています。
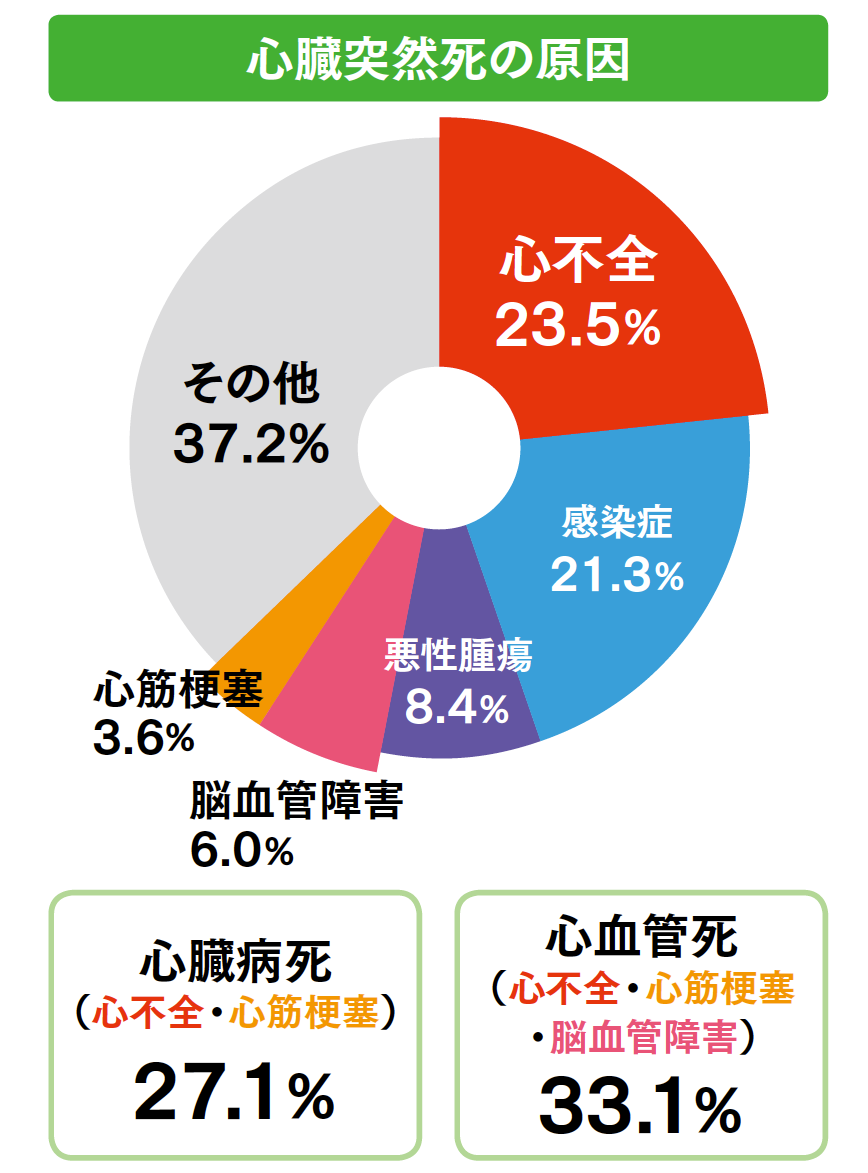
特に血液透析を受けている患者さんは心臓突然死の発症頻度が25~130倍も高く、死因の第1位になっているという報告があります。心臓突然死とは、心臓が正常に収縮することができなくなり、脳に血液が循環せず死に至る疾患のことです。一般社団法人日本透析医学会が発表した2018年12月31日現在の「わが国の慢性透析療法の現況」によると、心臓突然死の原因は心不全が23.5%と最も多く、心筋梗塞も合わせると27.1%を占めると報告されています。
慢性腎臓病と心臓病などの循環器疾患は、互いに関係し合って悪化する悪循環の関係にあります。しかし、慢性腎臓病は適切な治療によって悪化を防ぐことが可能な病気だと考えられています。生活習慣病や循環器病を患っている方は、まず自分の腎臓の状態をしっかり把握しておきましょう。かかりつけ医に腎臓の治療が必要な段階だといわれたら、治療を根気よく継続していくことが何より大切です。また、専門医への受診をすすめられたら、必ず受診するようにしましょう。