自治医科大学名誉教授 草野 英二
腎臓は全身の臓器と連携して生命活動を維持する「司令塔」といえる存在です

一昨年に中国湖北省武漢市で発見された新型コロナウイルスは、いまも世界各地で猛威をふるっています。一方で、新型コロナウイルスワクチンの接種が世界各地で始まるなど、収束に向けた光明も見えはじめています。日本における新型コロナウイルスワクチンの接種は医療従事者から始まり、以降は高齢者や基礎疾患を持っている人に対して行われる予定となっています。私が専門とする慢性腎臓病の患者さんも、ワクチンの接種を受けられる日はそう遠くないと思われます。
さまざまな感染症にかかりやすい慢性腎臓病の患者さんにとってワクチンの接種は一つの安心感をもたらしますが、油断は禁物です。特に、慢性腎臓病の患者さんは、新型コロナウイルス感染症が重症化しやすいといわれています。2021年3月に日本透析医会、日本透析医学会、日本腎臓学会などが共同で発表した『透析患者における累積の新型コロナウイルス感染者の登録数』によると、3月18日の時点で、全国の感染者数は1322人に上っているそうです。すべての慢性腎臓病の患者さんがワクチンを受けるにはまだ時間がかかると考えられます。感染に対して、もうしばらくは細心の注意が必要でしょう。
なぜ、慢性腎臓病の患者さんは新型コロナウイルス感染症が重症化しやすいのでしょうか。その解説をする前に、腎臓の働きと慢性腎臓病について復習をしておきましょう。
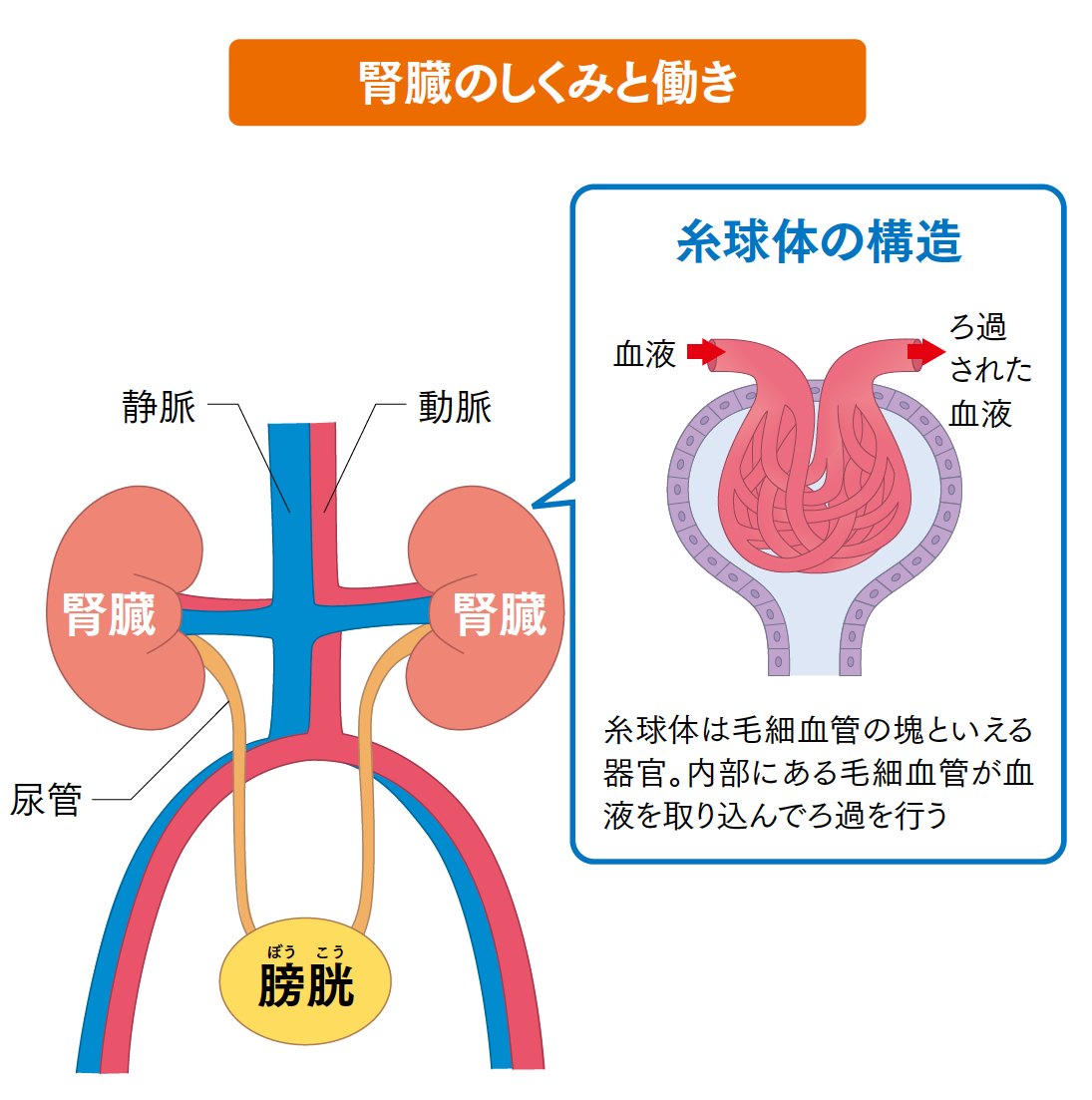
腎臓の主な働きとして、血液をろ過して老廃物や余分な水分を尿として体外に排出する浄血機能が挙げられます。そのほかにも、体内のミネラルバランスや血圧の調整、血液を作るホルモンの分泌、骨の形成に関わるビタミンDの活性化など、さまざまな働きを担っています。さらに腎臓は、全身のさまざまな臓器や器官と連携して情報交換を行いながら生命活動を維持する役割も果たしています。腎臓はまさに、私たちの命を守る「司令塔」のような存在といえるでしょう。
超高齢社会を迎えた日本では、腎臓の働きが低下する慢性腎臓病の患者さんが増えています。日本腎臓学会の報告によると、国内の慢性腎臓病の患者数は約1330万人で、成人の8人に1人にも上ります。高齢になると罹患率は高くなり、70代以上の男性の約3割が慢性腎臓病といわれています。慢性腎臓病は日本人にとって国民病といえる病気になっているのです。
糖尿病や慢性腎炎、高血圧などの要因で腎臓の中にある糸球体の機能が低下すると、血液を十分にろ過できなくなります。腎臓の機能が低下すると、心筋梗塞などの心血管疾患や貧血などのさまざまな合併症を引き起こすようになります。さらに慢性腎臓病が末期まで進行すると、腎機能を補うために透析治療(人工透析)や腎移植を受けなければならなくなります。
慢性腎臓病が怖いのは、自覚症状が出たときにはすでにかなり進行してしまっていることです。一般的には、腎機能が30%程度まで低下しないと自覚症状が現れません。多くの患者さんは、この段階になってようやく自分が腎臓病であることに気づくのです。
30歳のときの腎機能を100%とすると、健康な人でも1歳年を重ねるごとに1%ずつ機能が低下するといわれています。そのため、慢性腎臓病の発症率は高齢になるほど上昇します。さらに、肥満やメタボリック症候群、糖尿病、高血圧症といった生活習慣病も慢性腎臓病を発症させる危険因子です。肥満とは反対に、痩せすぎも慢性腎臓病のリスクを高めるという説もあります。
慢性腎臓病患者さんは免疫力が下がりやすく感染症には要注意です
新型コロナウイルス感染症は、高齢者や高血圧症、糖尿病などを基礎疾患に持つ人がかかると重症化しやすいことが分かっています。慢性腎臓病の患者さんはご高齢の方が多く、糖尿病や高血圧症の合併も多いことから、新型コロナウイルス感染症が重症化しやすいのではないかと想定されています。
さらに、尿毒素の蓄積や糖尿病の影響などから、慢性腎臓病の患者さんは免疫力が低下しやすいと考えられます。特に、IgA腎症やネフローゼ症候群、腎移植を受けた患者さんは、免疫力を抑制する薬を使うため、感染・重症化リスクが高くなると考えられるのです。
慢性腎臓病が末期まで進行し、人工透析を受けている患者さんは、ミネラルの異常や栄養不足に陥りがちです。栄養不足になると免疫細胞の白血球(リンパ球)機能が低下しやすくなります。その結果、細菌やウイルスを撃退するための免疫機能が低下して、さまざまな感染症にかかりやすくなるのです。
慢性腎臓病の患者さんが、新型コロナウイルスに感染するとどうなるでしょうか。答えとしては「腎機能がさらに低下する」と考えられます。新型コロナウイルス感染症によって肺炎を併発すると、肺の機能が低下して体内に酸素を取り入れにくくなります。さらに、血圧が不安定になることも想定されます。
腎臓は、低酸素状態に敏感に反応する臓器です。低酸素と不安定な血圧によって腎臓への血流不足が起こると、ろ過されるべき血液量が減少して腎臓の浄血能力も低下します。これが「急性腎障害」と呼ばれる状態です。つまり、慢性腎臓病の患者さんが新型コロナウイルス感染症によって肺炎を併発すると、すでに低下している腎機能に急性腎障害が加わって、より腎機能の低下を招くことになるのです。
さらに、肺炎は発熱を起こして全身の脱水症状を招きます。脱水によって水分量が不足すると、腎臓でろ過されるべき血液が減少し、老廃物が排出されにくくなります。その結果、腎臓の浄血作用が低下する悪循環となってしまうのです。
血管が集まる腎臓は新型コロナウイルスの影響を受けやすい臓器といえます
また、世界中の研究者による報告から、新型コロナウイルスには血管内皮に炎症を起こす作用があると考えられています。毛細血管が多く集まる腎臓は、血管の炎症に伴う障害を特に受けやすい臓器といえます。さらに新型コロナウイルスは、腎臓の中にある尿細管に入り込んで障害を引き起こす可能性があることも指摘されています。
ワクチンの接種によって、新型コロナウイルス感染症が重症化する危険度を下げられることは間違いないようです。とはいえ、その効果は100%ではなく、効果が期待できる期間がどのくらいなのか、これからの検証が必要です。慢性腎臓病の患者さんは、ワクチンの存在に安心することなく、引き続き、感染に対する最大限の配慮をした生活を送るべきです。具体的には、三密(密閉・密集・密接)の空間には特に注意し、感染のおそれがある場所や機会を避けるようにしましょう。すでに実践されている手洗いとうがい、マスクの着用はこれからも徹底してください。
一般的に、ウイルスは2~3日は生存するといわれています。慢性腎臓病の患者さんは、自宅内での家庭内感染にも注意を払いたいものです。玄関や部屋のドアノブ、テーブル、電化製品など、ご家族が使用してウイルスが付着しているおそれがあるところをこまめに消毒する習慣をつけましょう。