亀田メディカルセンターウロギネセンター長 野村 昌良
頻尿や排尿痛を引き起こす膀胱炎の再発は排尿機能の低下を示す重大サイン

私がセンター長を務める亀田メディカルセンターウロギネ・女性排尿機能センターは、泌尿器科と産婦人科の境界にある「女性泌尿器科」といえる診療科です。私たちは女性特有の体のしくみによって生じる排尿・排便のトラブルや、膣・外陰部(女性の外性器がある部分)の違和感の原因を突き止めて治療にあたる専門医として、日々患者さんに向き合っています。
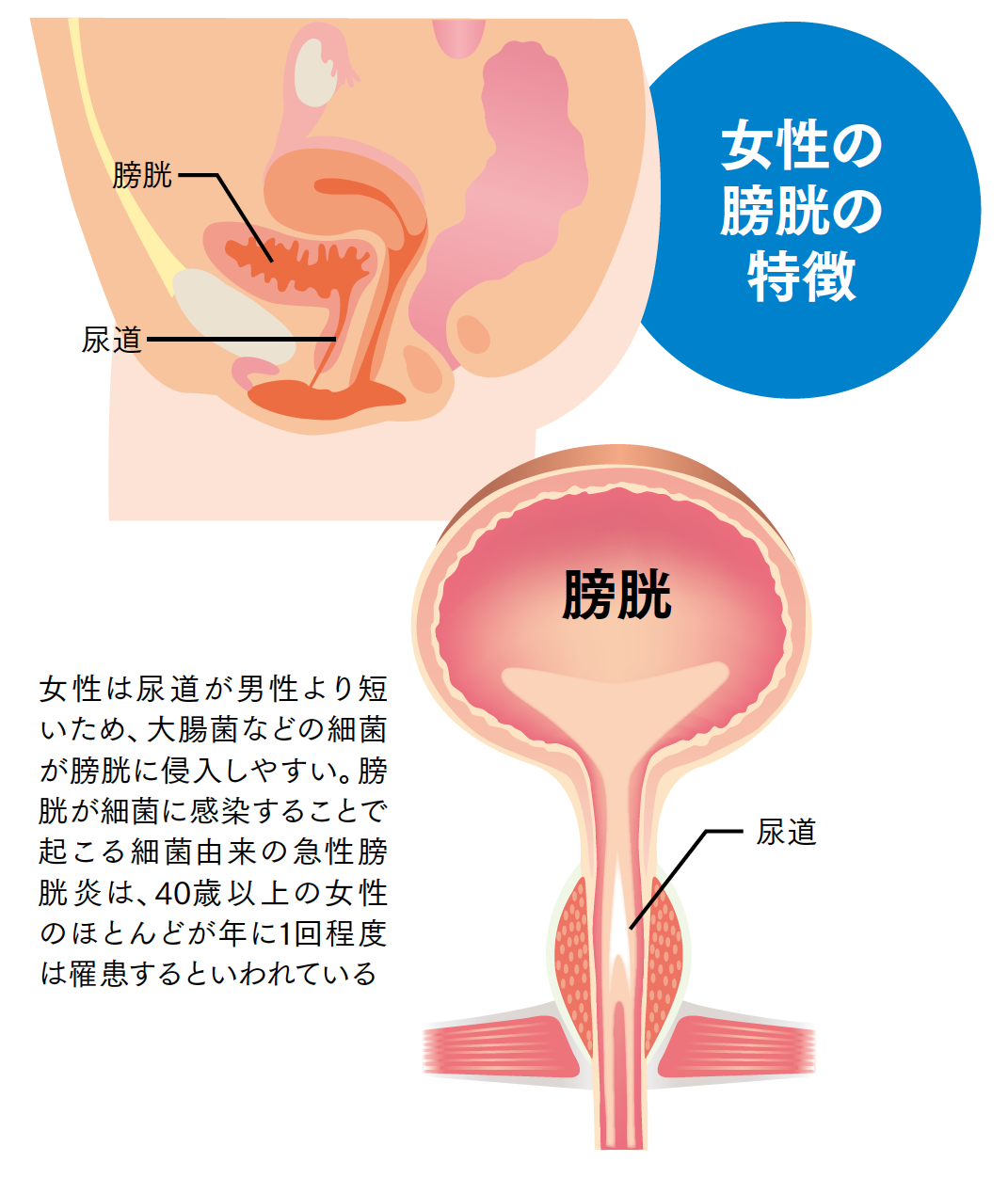
女性が罹患しやすい泌尿器疾患として、膀胱炎が挙げられます。一般的な膀胱炎は、細菌が尿道から膀胱に侵入して膀胱内の粘膜に炎症を起こすことで発症します。炎症が起こると、頻尿や排尿痛といった膀胱炎に特有の症状が生じます。
女性の尿道は約4㌢と短いうえ、外尿道口(尿の出口)が膣や肛門に近いため、細菌が侵入しやすくなっています。40歳以上になると、健康な女性であっても年に1回程度は膀胱炎に罹患するといわれています。膀胱炎は、まさに「尿路系のカゼ」といえる病気です。「数日で治る」「ときどきしか起こらない」といった場合は特に問題ありませんが、何回も繰り返される場合は注意が必要です。膀胱炎の頻発は、排尿のしくみに異常が起こっているという重大なサインなのです。
排尿のしくみを理解するために、水をためるタンクと、タンクに付いた蛇口をイメージしてみてください。タンクが膀胱で、蛇口は尿道です。尿がある程度たまるまで、膀胱は弛緩し、尿道はきゅっと締まっています。タンクである膀胱に300~400㍉㍑程度の尿がたまると、尿意を感じます。排尿時には、弛緩していた膀胱が収縮して尿を押し出し、締まっていた尿道が緩んで蛇口から水が出るように尿が排泄されるのです。
こうした膀胱や尿道の調節機能は、すべて脳からの指令によって行われています。したがって、脳からの指令を伝える神経系の働きが低下すると、正常な排尿が妨げられてしまいます。
排尿に関わる膀胱、尿道、神経のいずれかの機能が低下すると、残尿が起こります。残尿とは、排尿後も膀胱内に尿が残っている状態をいいます。残尿は残尿感や頻尿、尿失禁を引き起こすだけでなく、膀胱炎を再発させる大きな原因となってしまいます。
若年層では不衛生な性交渉、中高年層では尿もれパッドの未交換によって膀胱炎が発生
残尿以外に膀胱炎が引き起こされる原因は、若年層と中高年層で大きく異なります。20~30代の若い世代では、不衛生な性交渉が挙げられます。膀胱炎を予防するために、不衛生な場所での性交渉は控え、性交渉の前には必ずシャワーを浴びるなどして外陰部を清潔にしてください。
中高年層で膀胱炎を引き起こす大きな原因となっているのが、尿失禁です。尿失禁対策として尿もれパッドを使う際に長時間取り替えずにいると、外陰部が蒸れて不衛生な状態になったり、皮膚炎を起こしやすくなったりします。すると、尿もれパッドの表面に付着した細菌に感染しやすくなり、膀胱炎が引き起こされてしまいます。尿もれパッドはこまめに取り替えるようにしましょう。
間質性膀胱炎は原因不明の疾患で診断が難しいため専門医の受診が大切
一般的な膀胱炎は、抗生物質を使うことで治癒が望める疾患です。ただし、抗生物質を長期間にわたって服用すると、薬への耐性がついた細菌が増えて膀胱炎の再発を促してしまいます。医師と相談しながら、抗生物質は1~3日間程度で服用を終えるようにしましょう。
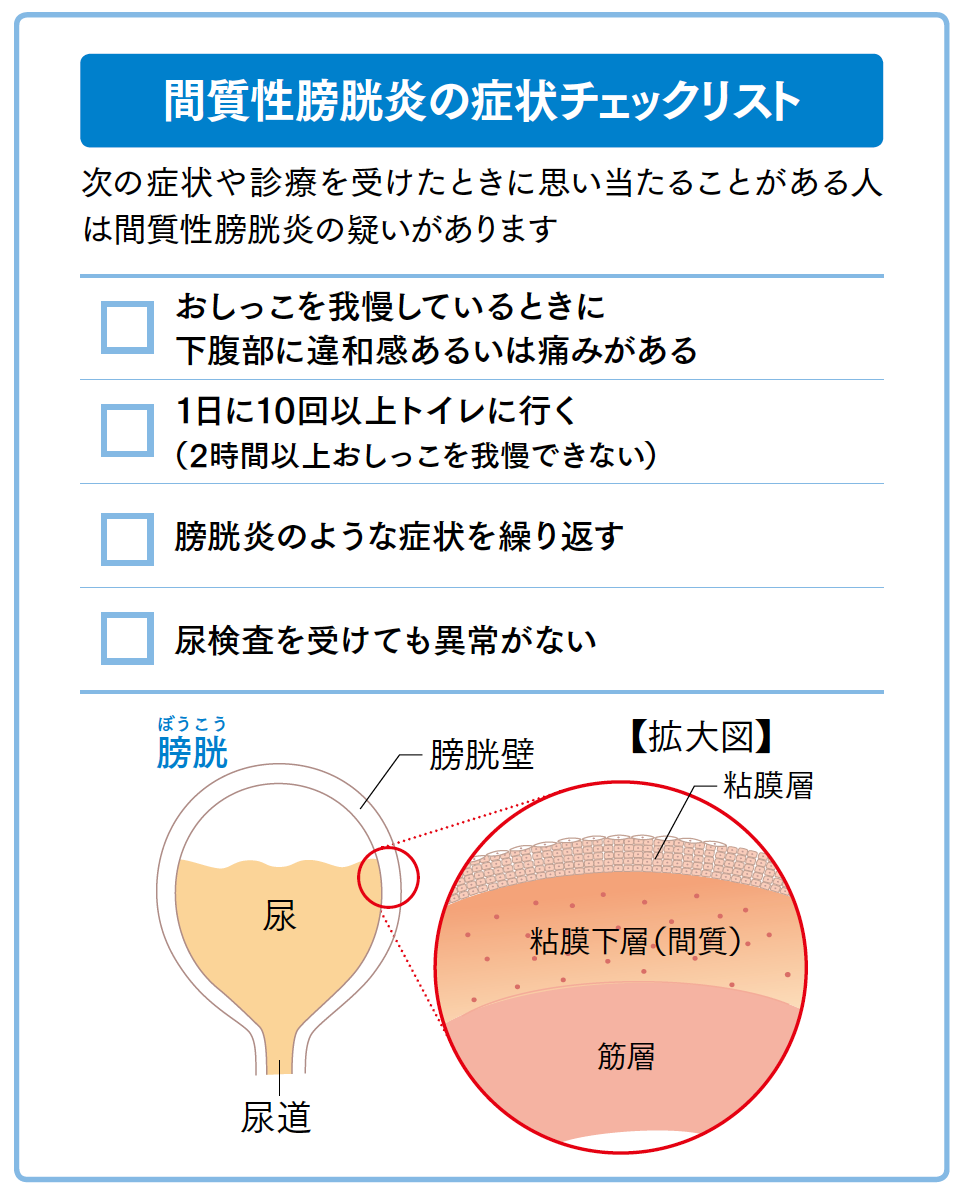
頻尿や下腹部の違和感を引き起こす疾患は、細菌による感染が原因で起こる膀胱炎だけではありません。膀胱に違和感や痛みを覚える間質性膀胱炎は、尿検査で細菌による感染が確認できない特殊な膀胱炎です。間質性膀胱炎を発症する原因は、なんらかの理由で薄くなった膀胱壁の中に尿がしみ込むことで、炎症が起こるためとも考えられます。ただし、はっきりとした原因は明らかにされていません。
間質性膀胱炎は、泌尿器科医でも診断が難しいやっかいな疾患です。間質性膀胱炎が発見されにくい理由は、罹患数の多さから細菌性の膀胱炎を疑われるためです。さらに、神経系のトラブルなどが原因で膀胱が過敏になる過活動膀胱や尿道が狭くなってしまう尿道狭窄による排尿障害も、間質性膀胱炎とよく似た症状が見られるため、誤診が起こりやすくなるのです。
私のもとを訪れる患者さんたちの中には、一般的な膀胱炎と診断されて抗生物質を服用したり、内科を受診したりしても症状が改善せず、痛みが長引いているという方が少なくありません。内科から泌尿器科の受診をすすめられて尿検査を受けたものの細菌が発見されず、過活動膀胱の治療薬を服用しても効果が現れないという段階になって、ようやく間質性膀胱炎が疑われることが多いのです。患者さんの中には、尿検査で異常が見られないことから心因性と診断され、心療内科や精神科の受診をすすめられた方もいます。
原因不明で起こる間質性膀胱炎は「謎の膀胱炎」と呼ばれています。病態そのものに曖昧な点が多いだけでなく、患者さんによって症状に個人差があります。それでも、「おしっこを我慢しているときに下腹部に違和感あるいは痛みがある」「1日10回以上トイレに行く」といった症状が見られる場合は、間質性膀胱炎の疑いがあります。
長年にわたる私の診療経験から、医師でも間違えやすい間質性膀胱炎と過活動膀胱との最大の違いは「尿意切迫感」の有無といえます。尿意切迫感とは、我慢できないほどの強い尿意が急に起こることです。過活動膀胱の特徴的な症状である尿意切迫感は、間質性膀胱炎では必ずしも起こるとは限りません。さらに、間質性膀胱炎の患者さんは頻繁に尿意を覚えるため、尿失禁(尿もれ)を起こしにくい人が多いといえます。
頻尿や排尿に関する違和感がある方は、「間質性膀胱炎の症状チェックリスト」を試してみてください。1つでも当てはまる場合は、間質性膀胱炎の可能性があります。早めに専門医の診断を受けるようにしましょう。
非ハンナ型は検査と治療を兼ねた水圧拡張術で膀胱が正常な状態に近づく
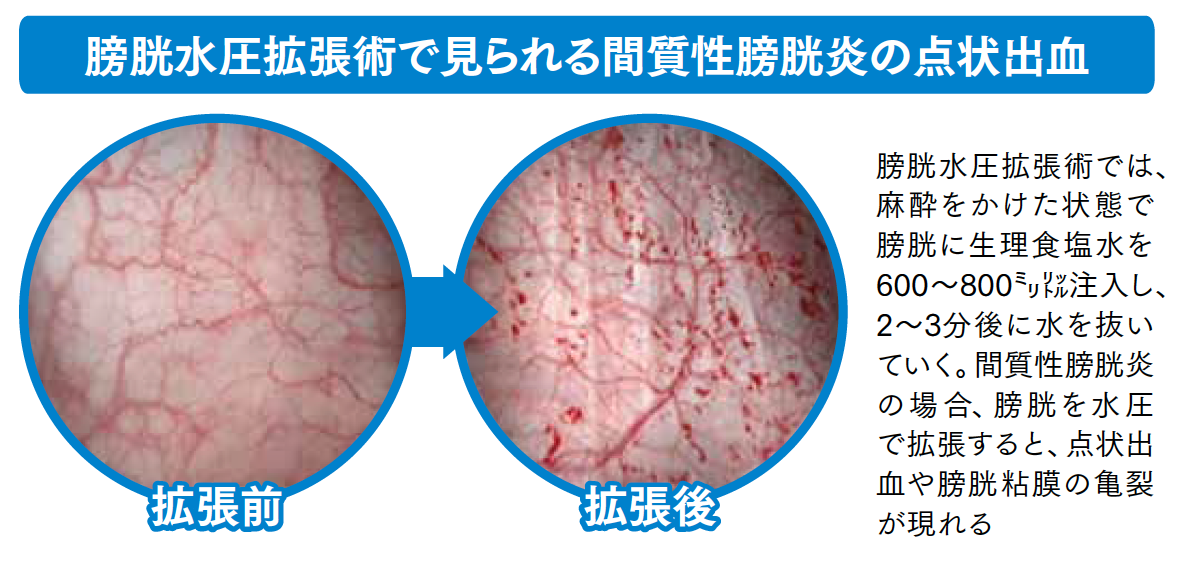
間質性膀胱炎の患者さんに検査と治療を兼ねて行われているのが「膀胱水圧拡張術」です。麻酔をかけた膀胱に生理食塩水を600~800㍉㍑注入し、2~3分後に水を抜いていきます。麻酔をしているので、患者さんが痛みを感じることはありません。
間質性膀胱炎の患者さんが膀胱水圧拡張術を受けると、膀胱内に点状出血が見られます。点状出血が見られる原因ははっきりと分かっていませんが、膀胱の粘膜層の下にある粘膜下層(間質)という部分に炎症が起こっているからという説があります。粘膜下層で起こった炎症によって膀胱が硬くこわばり、尿をためる機能が損なわれるため、頻尿をはじめ、蓄排尿時の違和感や痛みが生じるようになると考えられているのです。
間質性膀胱炎は、ハンナ病変と呼ばれる特有の潰瘍がある「ハンナ型」と、潰瘍が患部に見られない「非ハンナ型」に大別されます。
ハンナ病変は、膀胱の粘膜や粘膜下層が損なわれた状態です。粘膜や粘膜下層が損なわれると、尿が直接しみ込んで炎症が起こり、痛みが生じます。ところが、ハンナ病変があってもしばらくたつと痛みが気にならなくなる患者さんが少なくありません。痛みが和らぐ理由は、時間の経過とともに粘膜が欠損部を再び覆いはじめるためと考えられますが、根本的な治療を行わないかぎり、損なわれた病変部の炎症と痛みの再発が繰り返され、完治することはありません。
ハンナ型の間質性膀胱炎は国の難病に指定され、膀胱水圧拡張術で膀胱を広げるだけでは治癒が難しい疾患です。また、現在でも効果的な治療薬がありません。ハンナ型の間質性膀胱炎には、電気やレーザーによる焼灼術で膀胱壁の潰瘍や神経を取り除き、新しい正常な粘膜の再生を待つ治療が行われます。
非ハンナ型の治療法は「刺激物を避ける」「おしっこの濃度が高くならないように水分をたくさんとる」「膀胱を鍛えるためにおしっこを我慢する」といった保存療法から始めます。こうした生活指導でも改善が見られない患者さんには、膀胱水圧拡張術が検討されます。
膀胱水圧拡張術によって得られる治療効果は2つあります。1つは水圧で物理的に膀胱が広がること、もう1つは、炎症によって新しくできた不要な新生血管が破壊されることです。膀胱が広がることで頻尿の改善につながるだけでなく、もともと存在する正常な血管に影響を与えずに不要な血管だけが取り除かれるため、膀胱を正常な状態に近づけることができるのです。
中高年の8人に1人が過活動膀胱に悩まされ治療薬が効かない患者さんは多い
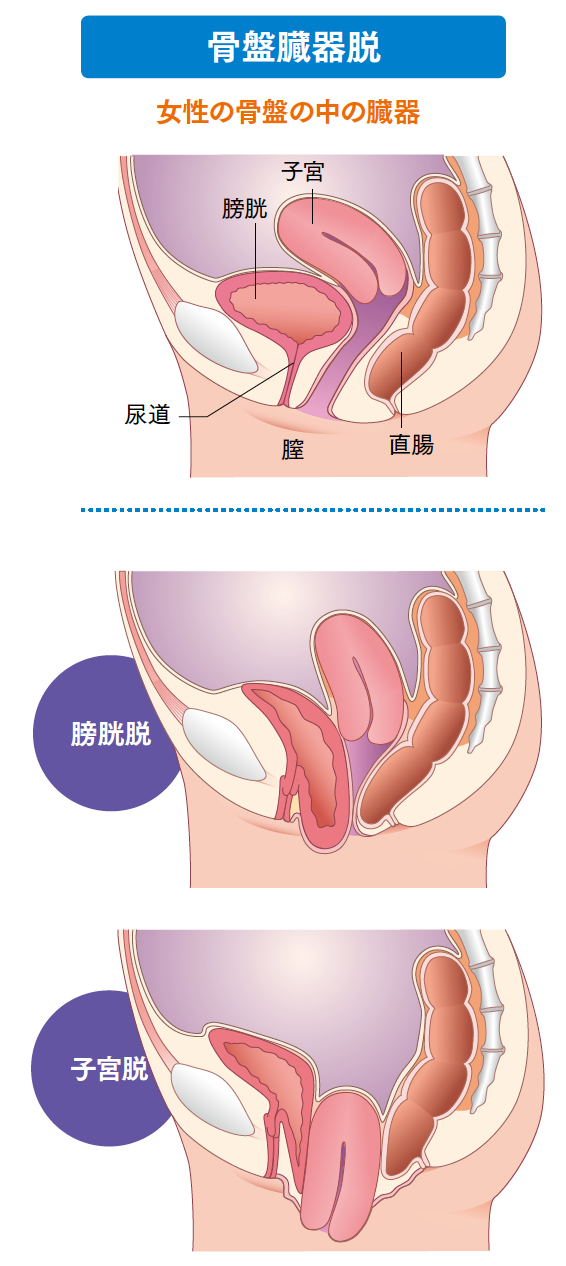
年齢を重ねるにつれて、自律神経の乱れやホルモンバランスのくずれによって引き起こされるさまざまな体の不調に悩む女性は少なくありません。加齢による体の不調の中でも深刻なものの一つが、尿失禁(尿もれ)です。尿失禁が起こる原因はいくつも考えられますが、中でも代表的なものに過活動膀胱と骨盤臓器脱が挙げられます。
過活動膀胱は、我慢できないほどの強い尿意が急に起こる「尿意切迫感」を主症状とする病気です。強い尿意を覚えるだけでなく、頻尿や尿失禁が実際に起こるかどうかは個人差があります。過活動膀胱によって尿がもれてしまうことを「切迫性尿失禁」といいます。
間質性膀胱炎でも同様の症状が見られますが、過活動膀胱の病態には大きな特徴があります。過活動膀胱では膀胱に炎症が起こらないため、炎症に伴う痛みが生じません。
過活動膀胱の患者さんは高齢者が圧倒的に多く、40~50代での発症率は5%程度です。日本排尿機能学会の行った調査によると、過活動膀胱の患者さんは40歳以上の女性の8人に1人に上ると報告されています。
一般的に、過活動膀胱の治療には薬物療法が有効です。薬物療法で従来からよく用いられているのが抗コリン薬で、膀胱の筋肉を緩めて収縮を抑えることで、尿をたくさんためられるようにします。抗コリン薬の副作用として「口が渇く」「便秘」「ものがかすんで見える」「めまい」などの症状が挙げられます。近年では、比較的副作用の少ないβ3作動薬も用いられるようになりました。
過活動膀胱の原因は現在のところ明らかになっていません。主に脳や脊髄などの機能障害によって起こる神経性のものと、加齢や尿道を支える骨盤底筋の筋力減少などによって起こる非神経性のものに分けられます。
過活動膀胱とともに尿失禁の大きな原因となっているのが、骨盤臓器脱です。骨盤臓器脱は骨盤の内側にある膀胱や子宮などの臓器が膣から体外に出てくる状態です。出産経験がある女性の44%が経験するといわれています。また、80歳までの女性のうち、骨盤臓器脱または尿失禁でなんらかの治療が必要になる人は、9人に1人と報告されています。米国での調査によると、骨盤臓器脱で下がってくる臓器は、膀胱が64%、直腸が22%、子宮が14%と報告されています。
膀胱は、容量いっぱいに蓄尿することで伸展(伸び広がること)します。つまり、私たちは蓄尿量の多さによって尿意を感じるというよりも、蓄尿量が増えて膀胱が伸び広がることによって尿意を感じているのです。したがって、膀胱が骨盤臓器脱によって体外へと垂れ下がった状態(垂れ下がり膀胱)では、ほんの少ししか尿がたまっていなくても、膀胱が伸び広がっているため、頻繁に尿意をもよおすようになります。さらに、膀胱脱の場合は、膀胱が垂れ下がるとともに尿道が屈曲されるため、尿の出が悪くなります。その結果、尿意はあるのに排尿できない状態に陥ってしまうのです。骨盤臓器脱になると直腸の位置も下がってくるため、排便困難を伴う患者さんも少なくありません。
骨盤臓器脱が起こる最大の原因は出産です。また、慢性的に骨盤に負荷がかかった状態も骨盤臓器脱を招きます。慢性的な骨盤への負荷とは、肥満、便秘、ぜんそく、仕事や介護などで重たいものを持つ日常生活です。発症年代は高齢者が多いのですが、金属製のへらを用いる鉗子分娩などの難産を経験すると骨盤底筋が損傷するため、比較的若い年代の人でも起こることがあります。
骨盤臓器脱の保存療法として効果的といわれているのが、骨盤底筋体操です。骨盤底筋体操を行うと、骨盤内にある臓器をハンモックのように支えている骨盤底筋群や体の深いところに位置する深層筋を鍛えることができます。骨盤底筋は随意筋といって自分の意志で動かすことができる筋肉なのです。
骨盤底筋体操は肛門と膣を締めたり、緩めたりして行うトレーニングです。テレビの健康情報番組や健康雑誌で紹介されることも多いのですが、一朝一夕で効果が現れるものではありません。継続して取り組むことは大切ですが、効果をなかなか体感しにくいトレーニングでもあります。
目に見える形で効果が得られる保存療法は、肥満と便秘の改善です。そのほか、重たいものを持ったりウエートリフティングなどの腹圧がかかる運動をしたりすることはできるだけ避けてください。ご両親やご主人を日常的に支えることの多い介護でも、腹圧がかかります。介護用の補助具を活用するなどして腹圧を軽減しましょう。
若い頃は痩せていて、加齢とともに太った人は注意が必要です。もともと筋力が少ない体に体重という負荷がかかるため、骨盤底筋が損傷して骨盤臓器脱になりやすいからです。
深刻な排尿障害の原因となる骨盤臓器脱治療の最終手段は臓器を支えるメッシュ手術
骨盤内にある臓器を支えているのは、骨盤底筋だけではありません。靭帯も膀胱や子宮、直腸を支えていますが、鍛えることができない靭帯は手術で補強するしかありません。
骨盤底筋と靭帯の緩みを解消する手術療法としては、TVM法というメッシュ手術が有効です。メッシュ手術とは、2005年に日本国内に導入された比較的新しい手術で、2010年から保険適用になりました。生体に無害なポリプロピレン素材のメッシュシートを膀胱や直腸と膣との間にハンモック状に挿入し、臓器を下から支えるようにします。メッシュ手術の利点は子宮温存が可能であることに加えて、開腹の必要がなく短時間の手術で済むなど、体への負担が少ないことです。
再発率が低いこともメッシュ手術の大きなポイントです。メッシュ手術が普及する前は、子宮を摘出して伸び広がった膣粘膜を縫い縮めるという手術が行われていました。この手術は体への負担が大きいだけでなく、術後五年ほどで再発率が6~7割に上っていました。
従来の子宮摘出手術とは異なり、メッシュ手術は安全性が高く、広く行われている手術です。とはいえ、メッシュを骨盤底臓器内の適切な位置に固定する技術が必要なので、女性泌尿器科の専門医に相談することをおすすめします。
私は骨盤臓器脱の患者さんの治療にあたる際、まずは保存療法から始めるようにしています。骨盤底筋体操や体重管理による生活改善のほか、適切なサポーターやペッサリーを試してもらうこともあります。それでも改善が難しい場合には、手術を1つの選択肢として提案しています。私は患者さんに対して、すぐに手術をすすめることはありません。1年弱は様子を見てもらってから、慎重に決断してもらうようにしています。専門医の指導のもとで生活習慣を見直すことによって、少しずつ改善が見られる患者さんも少なくないからです。
急性膀胱炎も、頻尿が起こる原因の1つです。急性膀胱炎によって膀胱に炎症が起こると、末梢神経が刺激されます。すると、蓄尿量にかかわらず、強い尿意を感じるようになってしまいます。
女性ホルモンの一種であるエストロゲンの分泌量の低下も、頻尿や尿もれを引き起こす原因と考えられます。エストロゲンには、血管を広げて尿道周辺の筋肉や粘膜に十分な血液を送り、緊張を保持する働きがあります。ところが、閉経に伴ってエストロゲンの分泌量が減ってしまうと、筋肉が緩んで頻尿や尿失禁が起こりやすくなるのです。
頻尿や尿失禁対策として骨盤底筋体操やダイエットをがんばることは大切ですが、がんばりすぎないことも同じくらい大切です。がんばりすぎた反動で疲れてしまったり、目に見える結果が出ないことで精神的に落ち込んでしまったりする患者さんも少なくありません。
骨盤底筋体操の継続が難しいときは排尿の意識を変えるのがよく尿もれパッドも役立つ
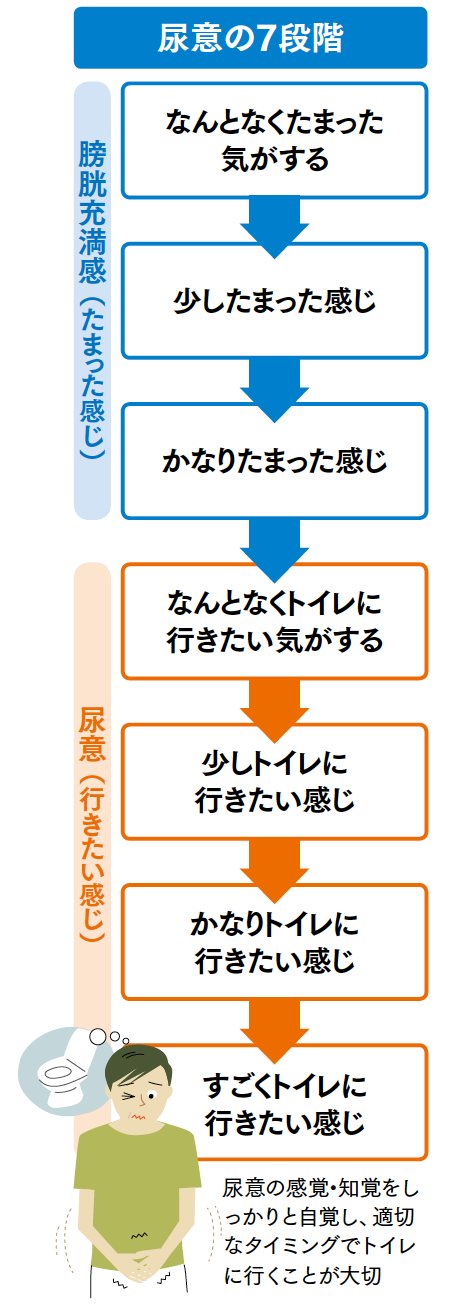
私は尿失禁に悩んだり、骨盤底筋体操を続けられなかったりした患者さんたちに「尿意の7段階」という考え方を提案しています。これは尿意の感覚・知覚を患者さんご自身がしっかりと自覚して、適切なタイミングでトイレに行くことをすすめるものです。
私が患者さんに「なぜすごくトイレに行きたくなるまで我慢するのですか?」と尋ねると、たいてい「この用事を済ませてから行こうと思ったから」といった答えが返ってきます。若い頃は無理なくできたことでも、骨盤底筋が衰えたいまは難しくなってしまったという現状を受け止めるのも大切です。感覚だけに頼るのではなく、意識して行動を変えることで解決できることもあります。
例えば、患者さんが「すごくトイレに行きたい」と感じるまで尿意を我慢をしていて尿をもらしてしまうのであれば、「少しトイレに行きたい」と感じた段階でトイレに行ってもらいます。排尿でほんとうに困った経験がないと、意識的な排尿管理はかえって難しいものです。実際、患者さんにこの行動指標を実践してもらったところ、尿失禁が改善されたという報告を数多く受けています。
特に、骨盤底筋体操の継続が難しいと感じている高齢の患者さんには、ぜひ取り入れてもらいたい行動指標です。骨盤底筋体操が続けられないと諦めていた患者さんに「行きたいかな」と思ってもらすのなら「行きたいかも」と考えなさいと提案したところ、「かも」と思ったときにトイレに行くようにしたらもれなくなったという患者さんもいらっしゃいました。
夜中や朝起きてすぐに尿失禁が起こる人は、夜中に目覚まし時計をセットしておいて、トイレに行くために起きるのも選択肢の1つでしょう。睡眠は妨げられますが、夜中に起きて尿失禁が起こらないほうがいいと強く感じたら、思い切って行動を変えてみてください。尿失禁が起こることで生活の質の低下やうつ傾向を招かないよう、患者さん一人ひとりにとって最適な方法を選べばいいのです。
尿失禁を起こす前にトイレに行くようにすると、当然頻尿になります。その際に重要になるのが、水分摂取量のコントロールです。もちろん、とる水分の量が少なすぎてもいけませんが、多すぎてもいけません。自分の尿意と活動状況に合った水分量を摂取するように意識すると、排尿のストレスがよりいっそう軽減されます。
膀胱の感覚は、冷えやストレスによって過敏になります。特に冷え込むいまの時期は、温かい部屋の中でリラックスして過ごしましょう。また、尿失禁による生活の質の低下を防ぐには、尿もれパッドを活用するのも効果的です。長時間取り替えずにいると細菌が増殖して細菌性の膀胱炎を引き起こす原因になりますが、こまめに取り替えて清潔に保つことができれば心配する必要はありません。
私は尿もれパッドの真の役割は、患者さんに安心感を与えられるところだと考えています。尿もれパッドを当てて尿もれを気にせずに好きなことに取り組んでいると、しだいに排尿のコントロールに対して前向きになっていきます。すると、患者さんみずからの「こうするともれない」という排尿への理解も深まるのです。
多くの患者さんの悩みに向き合ってきた私は、みずからの診療経験から確信していることがあります。それは、年齢や状況にかかわらずすべての患者さんが医師に望むのは「トシだからしかたないですね」という言葉ではなくて、「自分が苦しんでいる病気や症状の正体が何なのか」「具体的な解決策とは何か」を教えてもらうことです。
専門医によって病態を正確に特定できたら、患者さん一人ひとりに合った最適な生活習慣や治療法を検討することができます。そして、さまざまな事情で生活習慣を変えることが困難な患者さんには、生活習慣自体を無理やり変えるのではなく、意識や行動を変えることで生活の質を高めていけると信じています。
尿失禁のことを「ユリナリー・インコンチネンス(UI)」といいます。私は女性にとっては「尿もれ外来」よりも「UI外来」のほうが聞こえがよく、気軽に足を運べるのではないかと感じて普及に努めています。こうしたささいなことからでも少しずつ、女性泌尿器科を受診しやすい環境が整っていくことを願っています。