信州大学大学院国際医学研究推進学・医学部国際交流推進室教授 田中 直樹
ALTは肝細胞の壊れ方を示す指標、血小板の数は肝臓の硬さを示す指標

健康診断や通院で受ける血液検査の数値は、患者さんの体の状態を知るための重要な指標です。検査数値の中でも肝臓に関する数値として「γ-GTP」はよく知られています。さらに、「肝臓病や肝がんのリスク(危険度)を早期発見できる」と日本肝臓学会が2023年から啓発している数値が「ALT」です。
ALTは肝細胞の中に存在する酵素で、基準値は30以下です。肝細胞が壊れると、肝細胞から血液中にALTが漏れ出てくるため数値が上昇します。ALTの数値が30を超える場合、肝細胞がなんらかの原因で壊れていると判断し、壊れている原因を探る必要があります。壊れている原因の例として、肝炎ウイルスや脂肪肝、薬剤、サプリメント、アルコールなどが挙げられます。
ALTは肝細胞の壊れ方を示しているため、本来であれば肝臓に障害が起こるほど数値は上昇します。しかし、肝硬変が進行すると壊れる肝細胞の数が減るため、ALTの数値が一見正常化する場合があります。ALTの数値が30以下であっても肝硬変によって基準値になっている可能性があるため、検査項目を見る時は「血小板の数」を合わせて確認するとよいでしょう。
血小板の数は、肝臓の硬さである線維化の状態を示す指標の1つで、肝臓が硬くなってくると血小板の数が減ってきます。脂肪肝を指摘されている方で、血小板の数が16万以下の場合は肝臓の線維化が進行している場合があります。
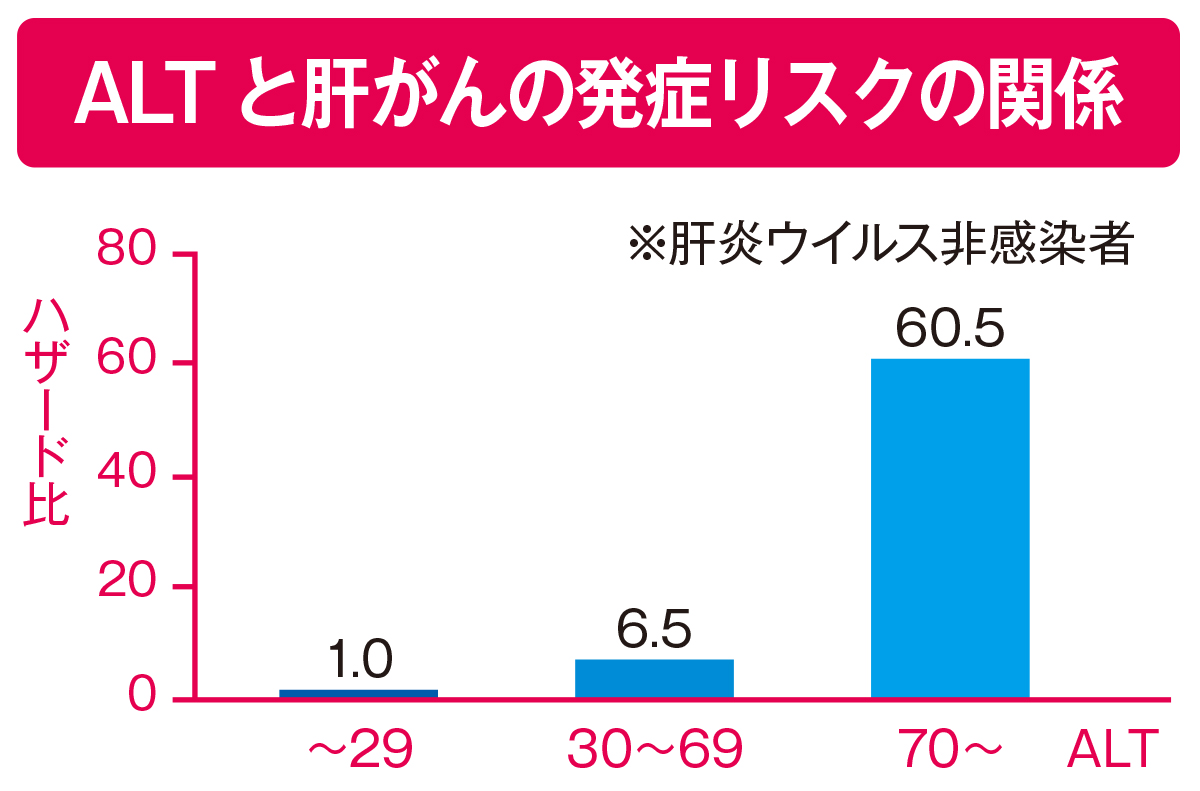
出典:『多目的コホート研究(JPHC研究)』をもとに作成
ALTは肝細胞の壊れ方だけでなく、肝がんの発症リスクとも関係しているという調査報告があります。その調査とは、1993年~2005年にわたり、40~69歳の男女約2万人を追跡した多目的コホート研究(JPHC研究)です。この研究では、肝炎ウイルスの感染状況別にALTの数値と肝がんリスクの有無の関係を分析した結果、ALTの数値が高いと肝がんの発症リスクが上昇することを報告しています。さらに、ALTの数値が高ければ高いほど、肝がんの発症リスクがより高くなる傾向がありました。また、肝がんのリスクの上昇は、肝炎ウイルスに感染している人でも感染していない人でも同様に確認されています。そのため、ALTは肝炎ウイルスの感染状況にかかわらず、肝がん発生を予測する重要なマーカーであると考えられます。
じりじりと肝臓の炎症が続くと、肝細胞のDNAが傷つきやすくなり、悪性に近い細胞が生じやすくなります。さらに、強い肝炎によって多くの肝細胞が壊される(=ALTが高い)と、壊れた分だけ肝細胞の再生が盛んになります。このような状況では、「ちょい悪」の細胞が生まれやすく、かつ再生が促進されて細胞が増えやすくなっているため、肝がんが生じやすいと考えられます。肝がんの予防の観点からも、ALTの数値を30以下に保つことが極めて重要です。
肝臓はちょっとやそっとでは音を上げない、とても我慢強い臓器です。そのため、肝臓の病気は自覚症状が出にくいのです。これといった症状がなくても定期的に血液検査を行って、肝臓の状態を確かめておくことが大切です。
自覚症状が出にくいことから「沈黙の臓器」といわれる肝臓は、機能が衰えると全身にさまざまな問題を生じさせます。最終的には、肝臓が自分の体を支えられなくなる肝不全や肝がんといった深刻な病気を引き起こしてしまうのです。
肝機能障害の初期症状ともいえるのが、肝炎です。肝炎は、なんらかの原因によって肝臓で炎症が起こり、肝細胞が壊されている状態を指します。
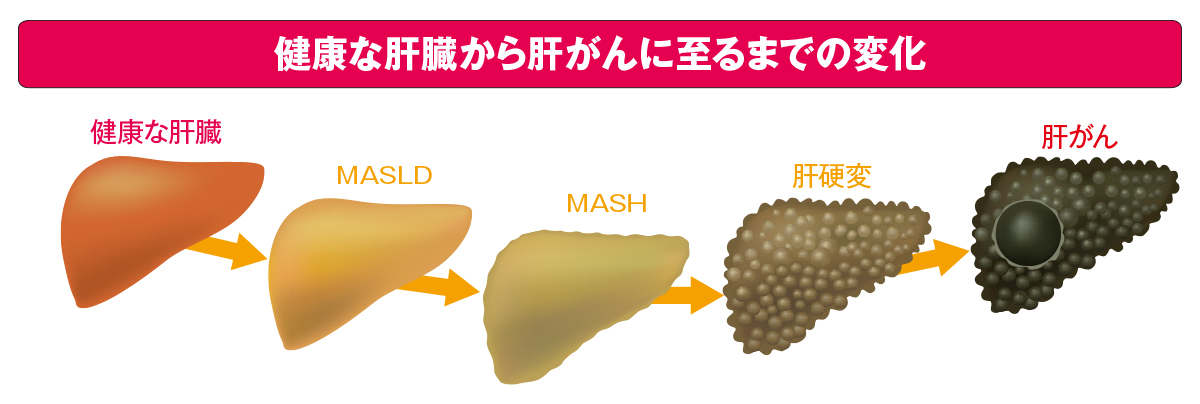
1回だけの傷害で肝炎が生じた場合は、肝臓は旺盛な再生力で元に戻ります。一方、肝炎がじりじりと続くと、肝細胞の壊れた部分が線維に置き換わる線維化が起こります。私たちの体は、転んで少し深い傷ができると、傷痕を残しつつ治ります。肝臓でも一緒で、肝炎で傷ついた部位が傷を残しながら、ひきつれて治っていくわけです。このひきつれが線維化で、肝臓の至る所にできて肝臓が硬く小さくなってしまった状態が肝硬変です。肝硬変が進行すると肝不全や肝がんに至ることもあります。
肝炎の多くはウイルスが原因で起こります。慢性肝炎の原因として日本で問題となっていたのが、C型とB型の肝炎ウイルスです。かつては、肝がんの約7割がC型肝炎によって起こるといわれていました。
C型肝炎ウイルスに感染しても、多くの人は自覚症状がありません。自覚症状がないまま肝硬変に進行する患者さんや、肝がんまで進んでも症状が現れない患者さんも少なくありません。通常、C型肝炎を発症すると、ウイルスの感染から20~30年後に肝硬変へと移行し、肝がんを併発するようになります。
C型肝炎の治療は、2014年に直接作用型抗ウイルス薬が登場してから、劇的な進歩を遂げています。日本に多い遺伝子型1b型のC型肝炎ウイルスに対する著効率は、これまでのインターフェロン療法では約30%でした。しかし、直接作用型抗ウイルス薬では90%以上となっています。さらに、8~12週間、薬を内服するだけなので入院する必要がないのも長所といえます。
かつては国民病ともいわれていたC型肝炎は、わずか10年間の進歩において、ほぼ完治が望めるようになりました。実際に、日本の肝硬変の原因を調べた最新の調査では、長年第1位だったC型肝炎は激減し、第2位となっています。
その一方で、肝硬変の原因として第1位になったのがアルコール性肝障害です。そのほか、肥満や高血圧、高血糖、脂質異常症などに伴う代謝機能障害関連脂肪性肝疾患(MASLD)・脂肪肝炎(MASH)による肝硬変も着実に増えています。この10年間で、わが国の肝疾患の全容がウイルス性肝炎から脂肪性肝疾患へと急激な変化を見せています。私たち医師はもちろん、国民の皆さんには、脂肪肝が肝硬変や肝がんの原因となる深刻な病気であると認識していただき、脂肪肝を早期治療してほしいと考えています。
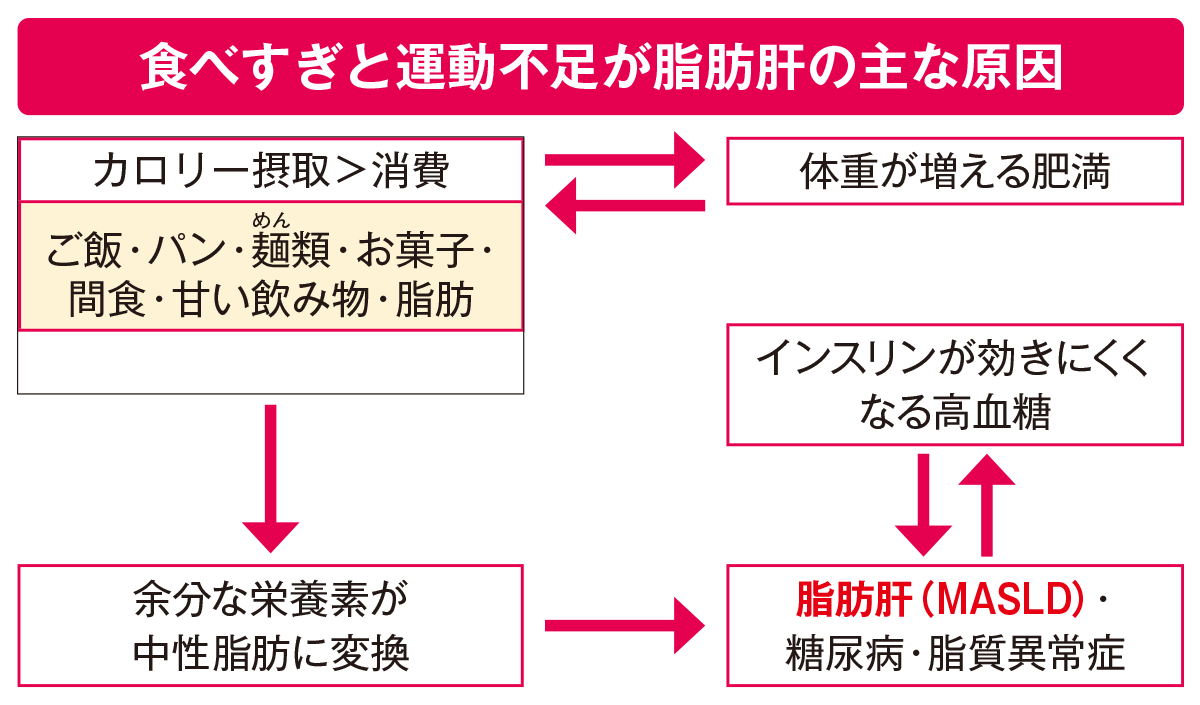
現代の日本で大きな問題となっている脂肪肝は、偏った食生活や運動不足によって中性脂肪が肝臓に蓄積し、肝細胞の3割以上が脂肪化している状態をいいます。アルコールが原因で起こる脂肪肝もありますが、近年急増しているのがMASLDです。MASLDは、肥満、糖尿病、メタボリックシンドロームなどの生活習慣病の肝臓における表現型として発症し、お酒をあまり飲まない人でもアルコール関連肝疾患のように、肝硬変、肝がんへと進行することがあります。
かつては、肝臓専門医の多くが「脂肪肝は放っておいても進行せず、命を脅かされることもない良性の疾患」という認識でした。私自身も以前は、「脂肪肝は単に肝臓に脂肪がたまった状態」と考えていました。その後、肝臓病の治療に携わった30年間で、脂肪肝から肝硬変、肝がん、肝不全死に至った患者さんを診てきました。「脂肪肝でも肝硬変・肝がんになる」ことを目の当たりにした私は、脂肪肝の早期発見・早期治療の啓発に取り組むようになったのです。
日本でMASLDとなっている人は2000万人といわれており、健診受診者の約30%がMASLDであったという報告もあります。今後もMASLDの患者さんは増えつづけ、2030年には2000万人を大きく超え、肝臓の線維化が進行した人は100万人を超えることが予想されています。一般的には肥満の人はMASLDになりやすいのですが、アジア各国では肥満でない人もMASLDになりやすいことが分かっています。そのため、世界的な現代の肝臓病と考えられています。
MASLDの中には、脂肪肝だけでなく炎症が強いMASHという病型があります。実際はMASLD患者さんのうち20~30%がMASHであると推定され、肝硬変・肝がんに進展しないための注意と対策が必要です。
さまざまな原因で引き起こされる肝疾患ですが、進行すると肝硬変を引き起こします。肝細胞の線維化が進んだ状態が肝硬変で、肝臓全体がゴツゴツして石のように硬くなり、小さくなります。再生能力が高い肝臓でも肝硬変まで進行すると治療を受けても改善が難しくなります。肝臓病は、肝炎の段階で適切な治療を受け、進行を抑えることが望ましいといえます。
肝硬変は、主に血液検査と画像検査で診断されます。肝硬変は、「チャイルド・ピュー分類」を用いて重症度を調べます。肝硬変の病期は、初期~中期の「代償性肝硬変」と、末期の「非代償性肝硬変」に分けられます。
代償性肝硬変の段階では、肝細胞の数が比較的保たれており、肝臓が身体を維持できているので、自覚症状はほとんどありません。一方、非代償性肝硬変まで進行すると、肝細胞の数が減って肝臓の機能が低下してしまい、黄疸や浮腫のほか、深刻なものとして、食道静脈瘤、意識障害(肝性脳症)、腹水の3つがあります。
末期の肝硬変まで悪化すると自覚症状が出てくるものの、多くの肝臓病では実感できる症状がほとんどありません。そのため、肝臓病を早期発見するための定期的な受診をおっくうに感じる人も少なくありません。しかし、ALTや血小板数を定期的に診ることが、肝臓を守るコツなのです。
現在、肝硬変になってしまった肝臓を、みずみずしい元の肝臓に戻す治療法はありません。肝硬変は数十年にわたり、じりじりと肝臓が壊され、ひきつれを起こして治ってきた状態なので、肝硬変を治すには長い期間が必要となります。そのため、肝硬変にならないように、じりじりと肝臓が壊れている慢性肝炎や脂肪肝の状態を早期発見し、改善させていくことが肝臓を健康に保つ秘訣です。
肝臓病から肝硬変への悪化を防ぐには食生活、軽い運動、体重管理が重要
中年男性の約4割がかかっているといわれている脂肪肝の治療として、まず「運動します」という人が一定数います。しかし、急に運動量を増やすとひざを傷めたり、心臓に負担がかかったりしてよくないことも多いです。そのため、私は運動よりも食事の見直しから始めることをおすすめしています。シンプルに、ご飯やパン、麺類などの主食の量を半分、野菜を2倍の量にして、腹7分目を心がけます。さらに、夜の食事を極力少なくすることもいいでしょう。
お菓子を食事の合間や小腹がすいた時に食べると、血糖値がだらだらと高くなって脂肪がつきやすくなるため、食べる時間と空腹の時間のメリハリをつけることも大事です。おなかがすいてしまったら、甘くない飲み物をとりましょう。
体重を毎日測ることも大切です。1ヵ月で体重を2㌔減らせると、肝機能は格段に向上します。体重が少し減ったら、ご自分でも動くのがらくになったと実感されるでしょう。
ラジオ体操や階段の上り下り(できれば一段飛ばし)、ウォーキングなど、足腰に負担にならないように軽い運動を増やしていきます。食事と軽い運動で、体重もさらに減りやすくなります。筋肉を鍛えるという意味でも、軽い運動は極めて重要です。1回30分程度、週3回以上のウォーキングは、脂肪肝の患者さんの治療法として推奨されています。
自分の肝臓を守るのはあなた自身です。大切な肝機能を低下させないように、沈黙の臓器である肝臓をいたわる生活を心がけていただき、脂肪肝から起こる肝硬変・肝がんを0にしましょう。



