東京大学大学院医学系研究科呼吸器内科学教授 長瀬 隆英
息切れやセキ、タンが慢性的に起こる人は加齢が原因ではなくCOPDの可能性大

年齢を重ねるとともに、「息切れ」「セキ」「タン」「喘鳴」といった症状に悩むようになった人は多いかもしれません。どの症状も加齢によって起こりやすくなりますが、別の原因で肺機能が低下しているからかもしれません。
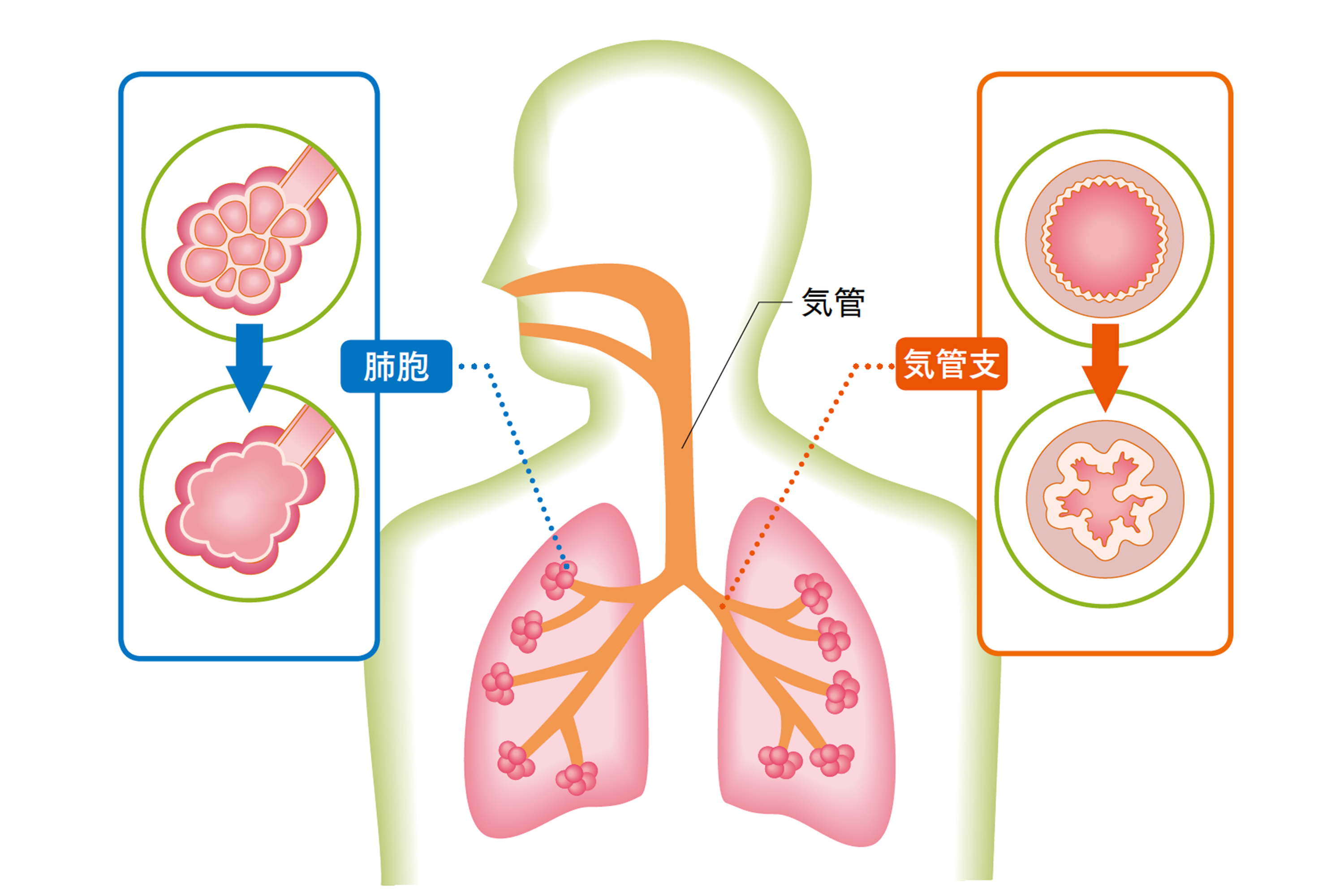
肺は、私たちが生命を維持するために欠かせない「呼吸」をつかさどる極めて重要な臓器で、心臓を挟むように左右に1つずつあります。それぞれの肺は「肺葉」という組織に分かれ、右肺は上葉・中葉・下葉の3つから、左肺は上葉・下葉の2つから成り立っています。空気の通り道である気管は、肺の入り口で左右に分かれて気管支となり、さらに細かく枝分かれして肺の内部に網目状に広がっています。
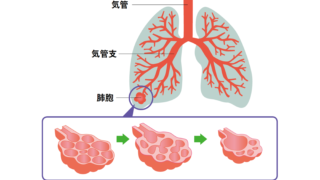
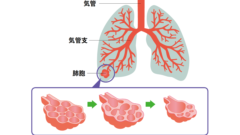
気管支の先端には「肺胞」というブドウの房のような袋状の組織があり、毛細血管に覆われています。肺胞では、呼吸によって取り入れた酸素を血液中に届けながら、二酸化炭素を排出する「ガス交換」が行われています。
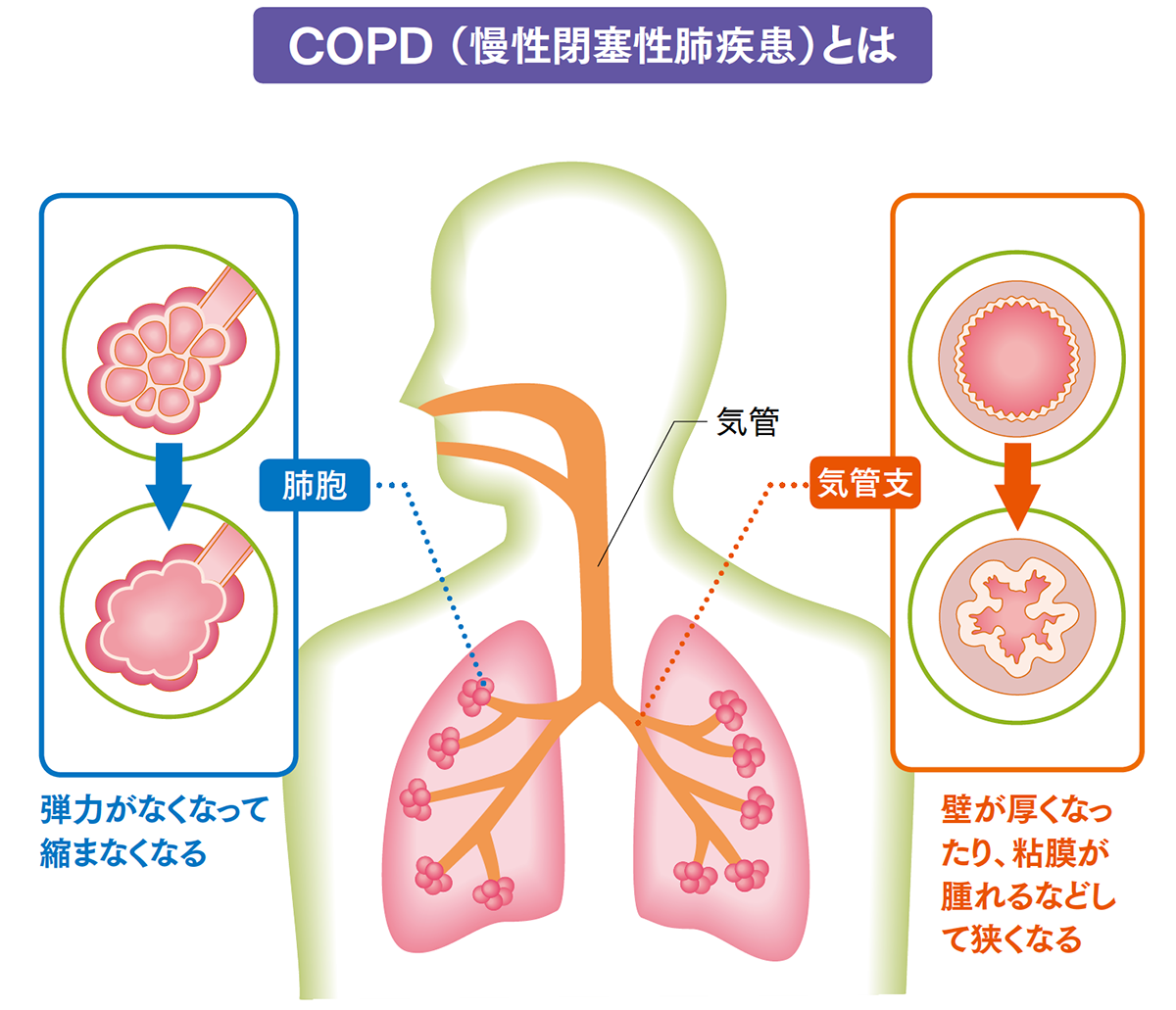
近年、肺の機能が低下して起こる病気として問題視されているのが「COPD(慢性閉塞性肺疾患)」です。以前は肺気腫や慢性気管支炎と呼ばれていた疾患で、現在はCOPDと総称されるようになりました。
COPDはタバコの煙などの有害物質を長期間にわたって吸入することで生じる肺の炎症性疾患で、喫煙習慣のある中高年に発症する生活習慣病といえます。順天堂大学が2001年に発表した大規模調査から、COPDの患者数は、40歳以上の人口の8.6%、約530万人もいると推定されています。ところが、厚生労働省の発表では、COPDの患者数は約26万人です。つまり、大多数の人は肺の機能の低下を感じながらも「未診断」「未治療」の状態であると考えられます。
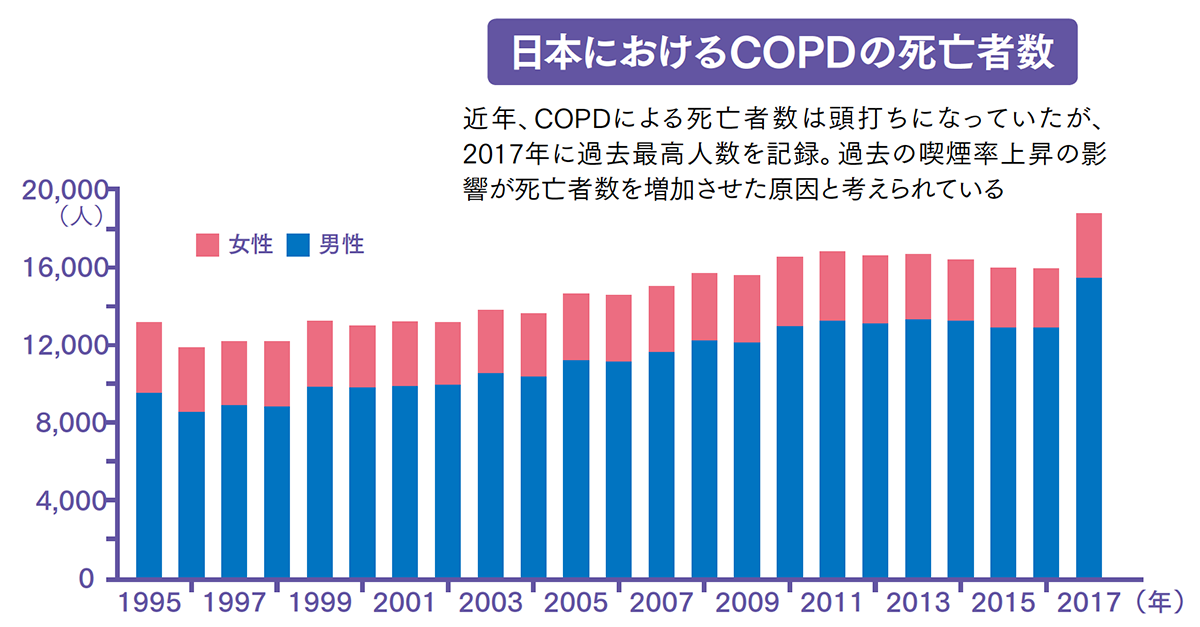
COPDの最大の危険因子は喫煙で、喫煙者の15~20%が発症します。タバコの煙を吸入することで肺の中の気管支に炎症が起こり、セキやタンが出るようになります。さらに炎症が進むと、気管支の先にある肺胞の弾力がなくなって縮まなくなり、ガス交換の機能が低下していきます。COPDの悪化によって肺機能が低下すると、治療を受けても元に戻ることはないと考えられています。 また、喫煙をしなくてもタバコの煙を吸ってしまう受動喫煙が、COPDの危険因子として指摘されています。タバコの煙に含まれる有害物質はとても粒子が小さいため、飲食店や部屋で部分的禁煙(分煙)をしても受動喫煙の害を回避することはできません。肺の機能を守るためにも、飲食店や部屋を選ぶときは、全室禁煙をうたっている店や部屋を選びましょう。
COPDかどうかはチェックリストで判定でき、疑いがあれば専門医を受診しよう
● 呼吸困難(息切れ)
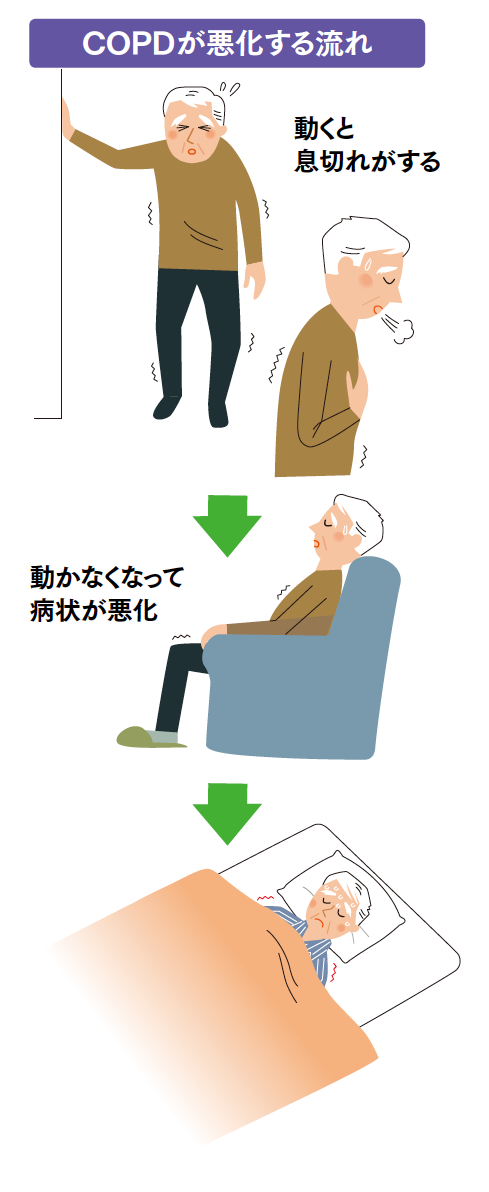
COPDの最も特徴的な症状で、階段や坂道を上るときによく見られます。肺機能が悪化すると、日常生活でも呼吸困難を感じるようになり、軽い運動でも息が切れるようになったりするなど、生活の質の低下が顕著になります。進行期では着替えや洗面など、ちょっとした日常生活の行動や安静時にも呼吸困難が見られます。
● 慢性的なセキ
喫煙やカゼのせいだと軽視されやすいですが、COPDによって起こる初期症状の1つです。最初のうちはときどき起こる程度のセキが、悪化すると毎日起こるようになり、1日中持続する場合もあります。一般的にはタンを伴いますが、乾いたセキ(乾性セキ)の場合もあります。
● 慢性的なタン
3ヵ月以上にわたってタンが続く場合は、慢性化していると診断されます。黄色や緑色のタンが出る場合は、感染症の疑いやCOPDが悪化している可能性もあります。
● 喘鳴
呼吸をする際に「ヒューヒュー」「ゼーゼー」と音がすることです。日によって異なり、1日の間でも出たり出なかったりします。重症や最重症の患者さんに見られることが多い症状です。
COPDの初期診断方法として、COPDアセスメントテスト(CAT)があります。質問事項に合わせて呼吸に関する自覚症状を確かめることで、COPDの早期発見・早期治療につながります。
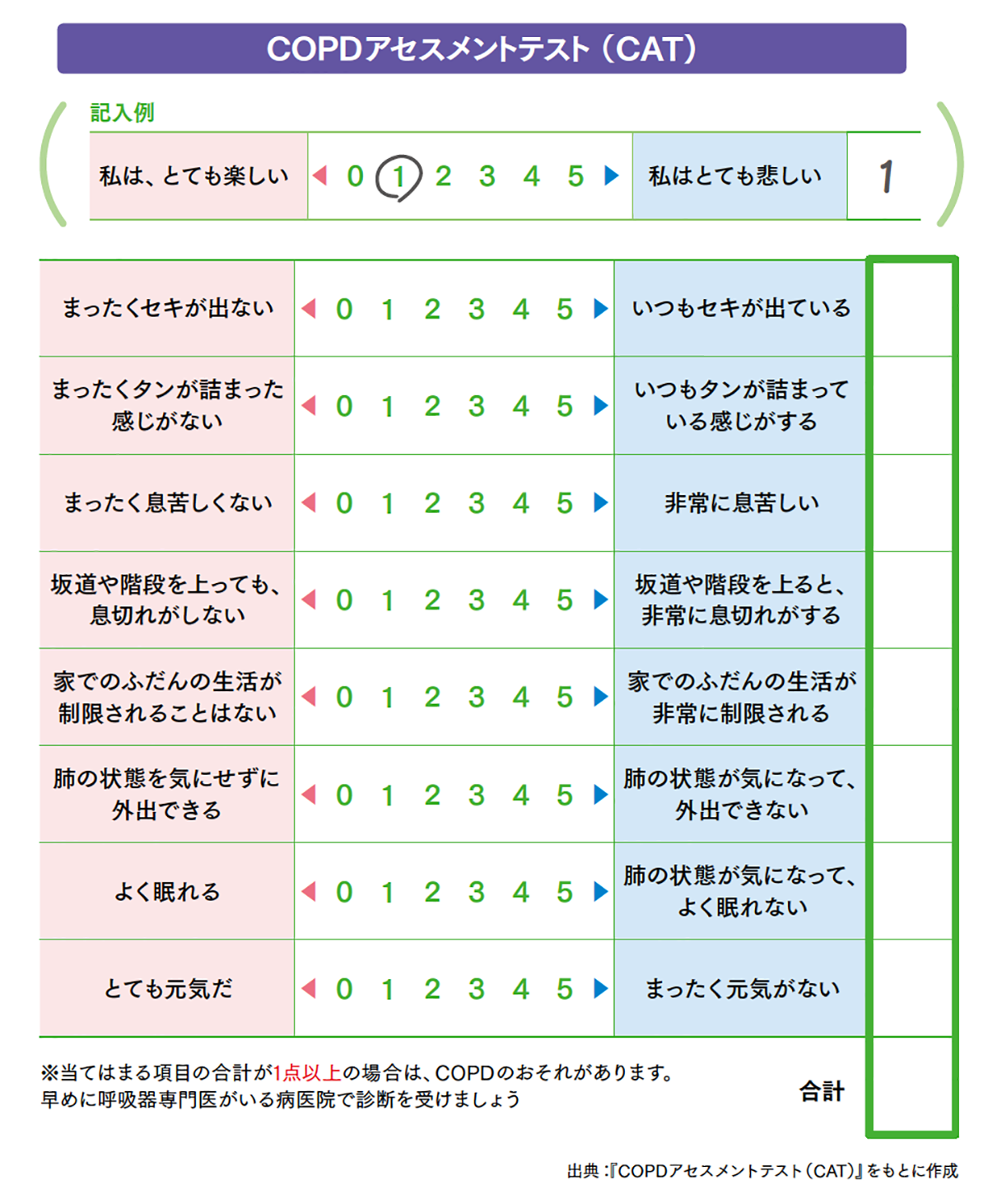
長期の喫煙歴があり、慢性的なセキ、タン、日常生活で起こる呼吸困難があればCOPDが疑われます。診断の確定には、最大限に吸い込んだときの空気の量と吐き出したときの量を測定するスパイロメトリーといわれる呼吸機能検査が必要です。最大努力で呼出したときに吐ける全体量(努力性肺活量)とそのときに最初の一秒間で吐ける量(1秒量)を測定し、その比率である一秒率(1秒量/努力性肺活量)が呼吸機能の目安になります。さらに、気管支拡張薬を吸入した後の1秒率が70%未満で、呼吸機能を低下させているほかの原因がなければCOPDと診断されます。
COPDの治療は禁煙が基本でニコチン対策とカウンセリングで有効率が向上
COPDの治療法は禁煙が基本です。禁煙をすればCOPDを高い確率で防げるといえるほど、タバコの煙は発症や悪化の原因となっています。禁煙を妨げる最大の原因はニコチン依存症です。ニコチンはタバコの葉に含まれる有害成分で、麻薬に匹敵するほど強い依存性があります。
COPDの患者さんが禁煙する場合、ニコチン置換療法や内服薬といった薬物療法を保険診療で受けることが可能です。薬物療法だけでは禁煙は難しく、主治医によるカウンセリングを受けることで成功率が大幅に高まります。
そのほかにCOPDの悪化を防ぐ方法として、ワクチンや薬物療法が挙げられます。インフルエンザワクチンや肺炎球菌ワクチンを接種すると、COPDの増悪頻度が有意に減少することが分かっています。大規模な疫学調査でも、65歳以上に対するインフルエンザワクチンの接種は、インフルエンザや肺炎による入院を3割減少させ、死亡率を半減させると報告されています。
薬物療法の中心は、気管支拡張薬(抗コリン薬・β2刺激薬・テオフィリン薬)です。気管支平滑筋の弛緩作用によって、気道が通りやすくなり、肺の過膨張も見られなくなります。気道の閉塞が重症で増悪を繰り返すCOPDの患者さんには、吸入ステロイド薬を使用します。
非薬物療法では呼吸リハビリテーション(口すぼめ呼吸や腹式呼吸などの呼吸訓練・運動療法・栄養療法など)が中心となります。吸入時の酸素不足によって全身の低酸素血症が進行してしまった患者さんには、酸素吸入器を用いた在宅酸素療法が導入されます。さらに、呼吸不全が進行した場合は、小型の人工呼吸器とマスクを用いて呼吸を助ける換気補助療法が行われることもあります。患者さんの症状によっては、過膨張した肺を切除する外科手術(肺容量減少術)が検討されることもあります。
私が最も伝えたいことは、「肺機能を守るには、とにかく禁煙に尽きる」ということです。COPDは多くの場合、タバコの煙が原因で発症・悪化して肺機能を低下させます。たった一本のタバコを吸っただけでも肺には想像以上の負担がかかり、周りの人の健康も害してしまうのです。
一度失われた肺の機能は、治療を受けても元に戻ることはありません。息切れやセキ、タンが長引いている人は、早めに呼吸器専門医の診察を受けましょう。