変形性股関節症の治療は運動療法が重要で唯一エビデンスのあるジグリングがおすすめ

[みたに・しげる]——1963年、京都府生まれ。1987年、岡山大学医学部卒業。同大学医学部附属病院整形外科助手、同大学院医歯薬総合研究科機能再生再建学講師・准教授などを経て、2010年から現職。日本整形外科学会専門医、日本リハビリテーション医学会専門医。
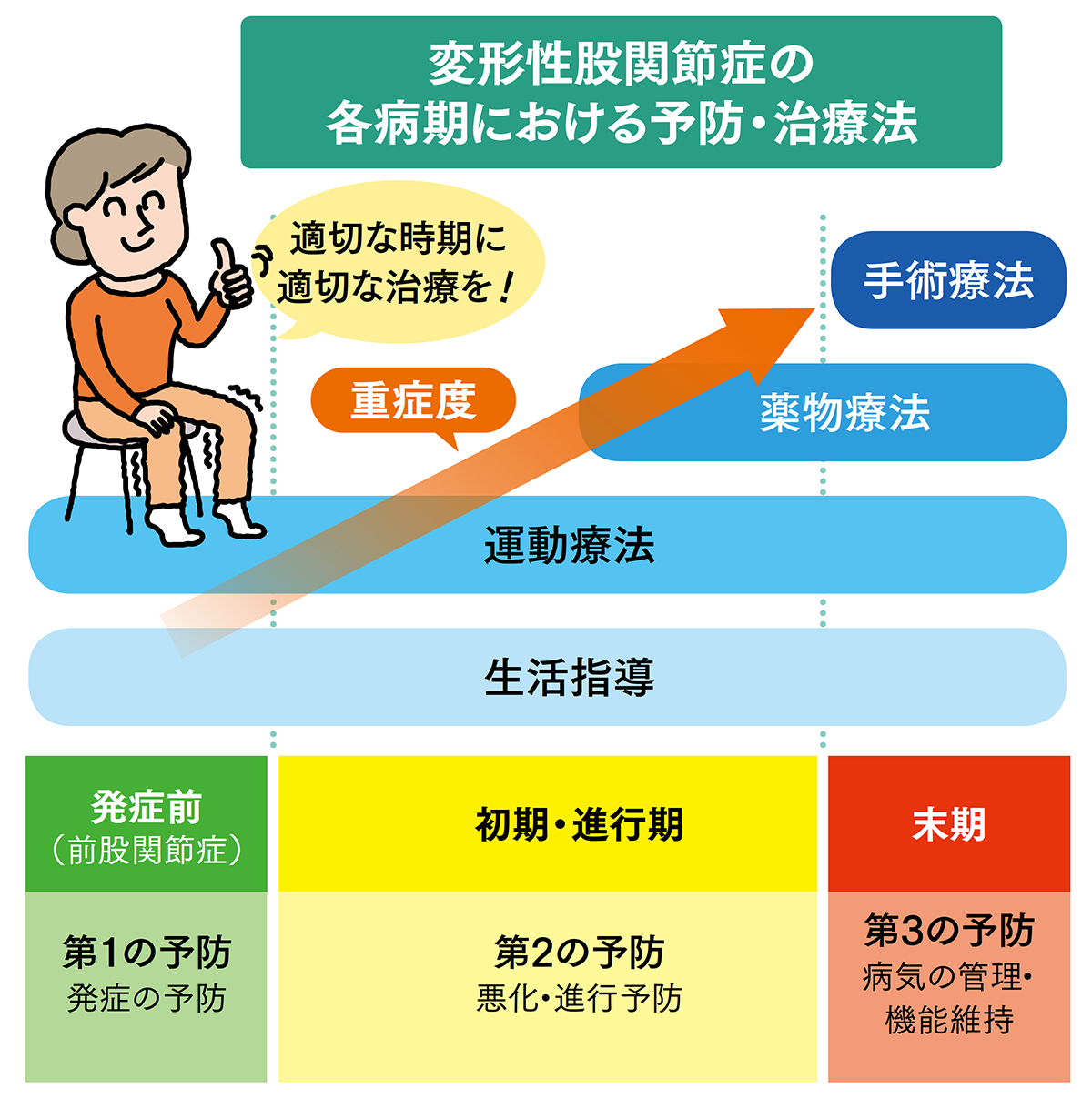
変形性股関節症の保存療法の基本は「①関節の可動域の維持(ストレッチなど)」「②有酸素運動(散歩・水泳・自転車など)」「③筋トレ」「④体重の管理」の4つです。変形性股関節症の病期は、前股関節症から初期、進行期、末期と進んでいきます。すべての病期を通じて、関節の動きの維持と体重の管理は重要なポイントです。ラジオ体操や風呂上がりのストレッチなどがおすすめです。
酸素運動と筋トレに関しては、病期に加えて痛みの部位や状況、程度などを考慮して行うようにします。日常生活を送るうえでの注意事項を守って関節の保護に努めながら、痛みを伴わない程度の運動療法を続けて筋力や関節の動かせる範囲を維持していくことが重要です。
運動療法は「筋力強化」と「可動域訓練」の2つに大別することができます。病期によって運動療法の内容は異なり、前股関節症・初期では筋力強化が主になり、進行期・末期では可動域訓練が主になります。
運動の効果は、筋力を強化するだけではありません。疼痛の緩和や柔軟性・平衡機能の向上、体重の減少、さらに心理的な面でも期待できます。例えば、友だちと話しながら散歩をしたり、チームでグランドゴルフを行ったりすることは、達成感や幸福感につながる運動の一例といえるでしょう。
スポーツには、テニスやゴルフ、スキーなど、さまざまな種類のものがありますが、以前は股関節に大きな負担がかかるおそれのあるものはすすめられていませんでした。しかし現在では、スポーツの最中の痛みがそれほど強くなく、スポーツの後も痛みが悪化しないのであれば、積極的に取り組むようにすすめています。重要なことは「痛みに正直になること」です。痛みが出る運動やスポーツは控えるようにしてください。
数ある運動の中でも、私が何よりも有効だと考え、患者さんに推奨しているのが「ジグリング(足ゆすり運動)」です。これまで変形性股関節症の保存療法としてエビデンス(科学的な根拠)が確立された運動療法は存在しませんでした。それに対してジグリングは、変形性股関節症の保存療法の中で唯一エビデンスのある運動療法なのです。
関節軟骨には、血管やリンパ管、神経がなく、栄養補給は関節液によって行われます。ジグリングは、関節に負荷をかけない「小刻みな潤滑運動」です。そのため、関節液が絶えず循環して関節軟骨に栄養が行き渡るようになります。その結果、股関節の軟骨の再生が促され、痛みなどの症状が改善すると考えられます。
さらに、ジグリングには、股関節周辺の筋肉の柔軟性を高める効果も期待できます。変形性股関節症の患者さんは股関節が拘縮(関節が硬くなり、動きが悪くなる状態)を起こし、可動域の制限や痛みの原因になっていることがあります。股関節周辺の筋肉が柔らかくなると関節の動きもよくなり、痛みなどの症状の改善につながるのです。
これまで変形性股関節症の患者さんにジグリングを指導してきた経験則上、3人に2人は痛みの軽減など、なんらかの効果が期待できるようです。レントゲンなどの画像所見で軟骨の再生が確認できるのは3人に1人程度です。
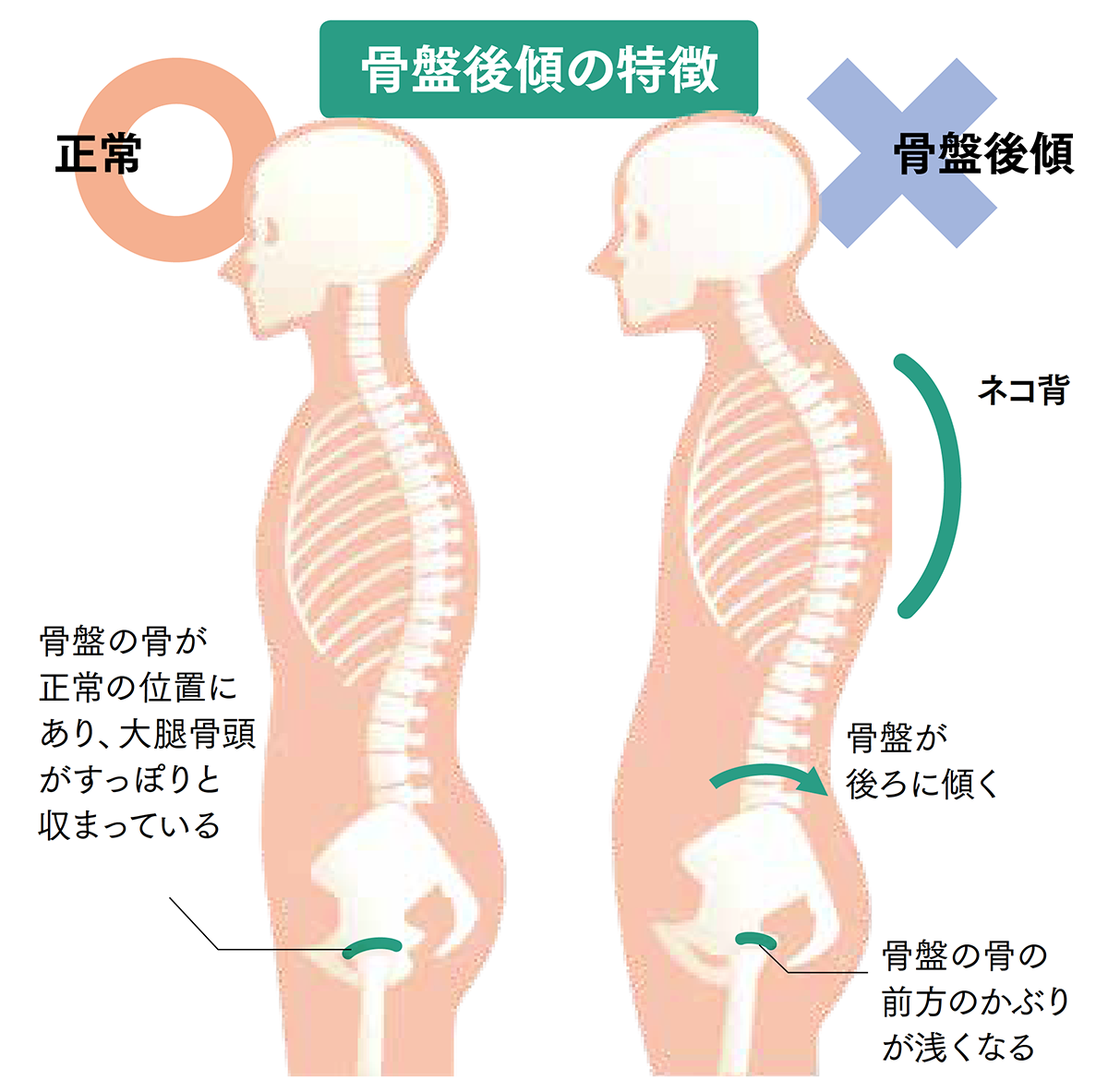
骨盤が後ろに傾くと、大腿骨頭が寛骨臼にすっぽりと収まらず、前方のかぶりが浅くなってしまう。すると、少ない股関節の接触面積で荷重を支えるようになり、変形性股関節症を引き起こしてしまう。また、上半身のバランスを取ろうと頭部が前方に突き出てネコ背になりやすい
ただし、エビデンスのあるジグリングといえども、決して万能ではありません。残念ながら、3人に1人にはジグリングが無効なケースもあります。次のような場合は、荷重を支える股関節の接触面積が不十分なため、ジグリングの効果が期待できないこともあるようです。
● 骨粗鬆症の症状が重い
● 大腿骨頭が球形である
● 股関節の形態異常が重度である
● 脊柱が後弯し(いわゆるネコ背)、骨盤が後傾している
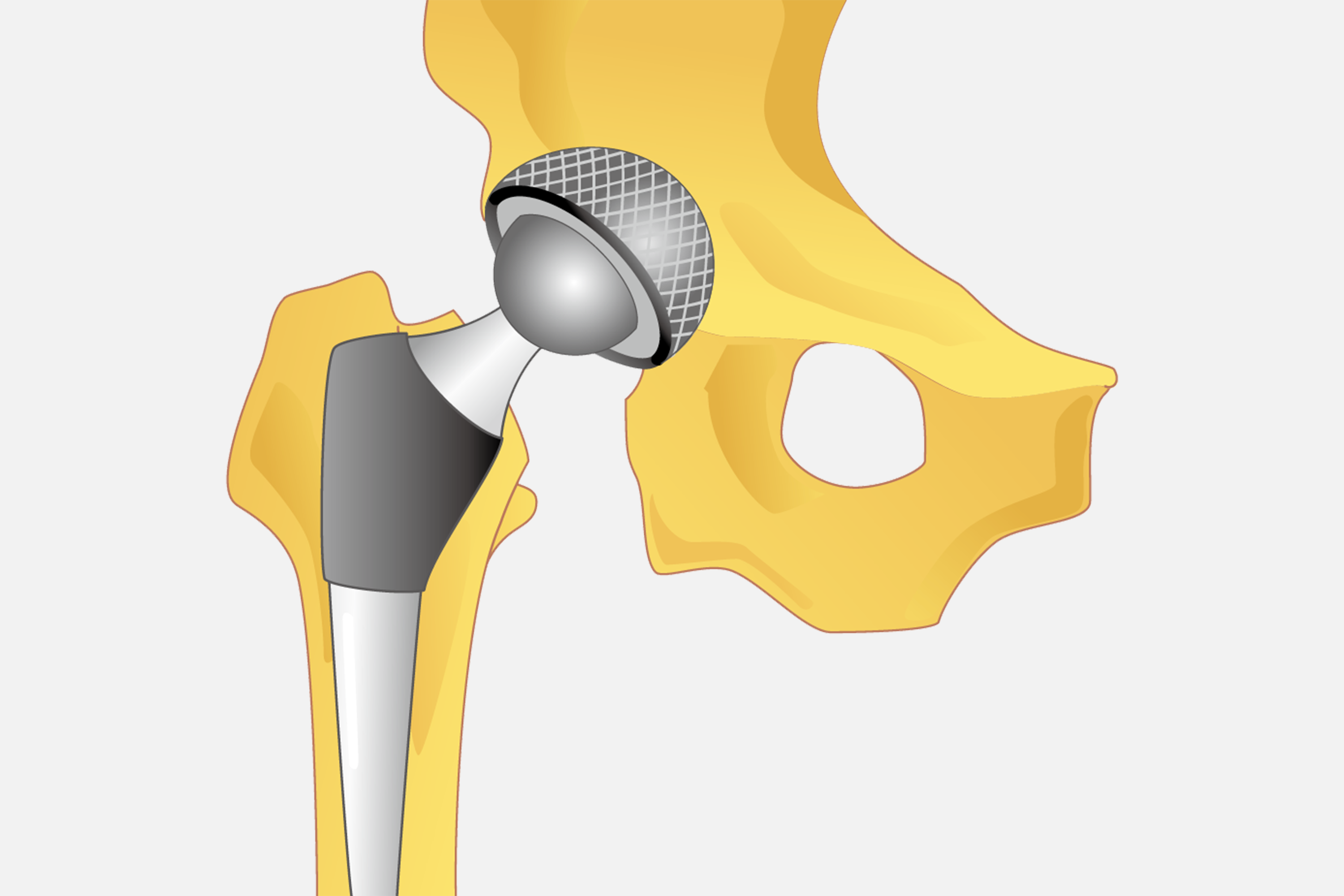
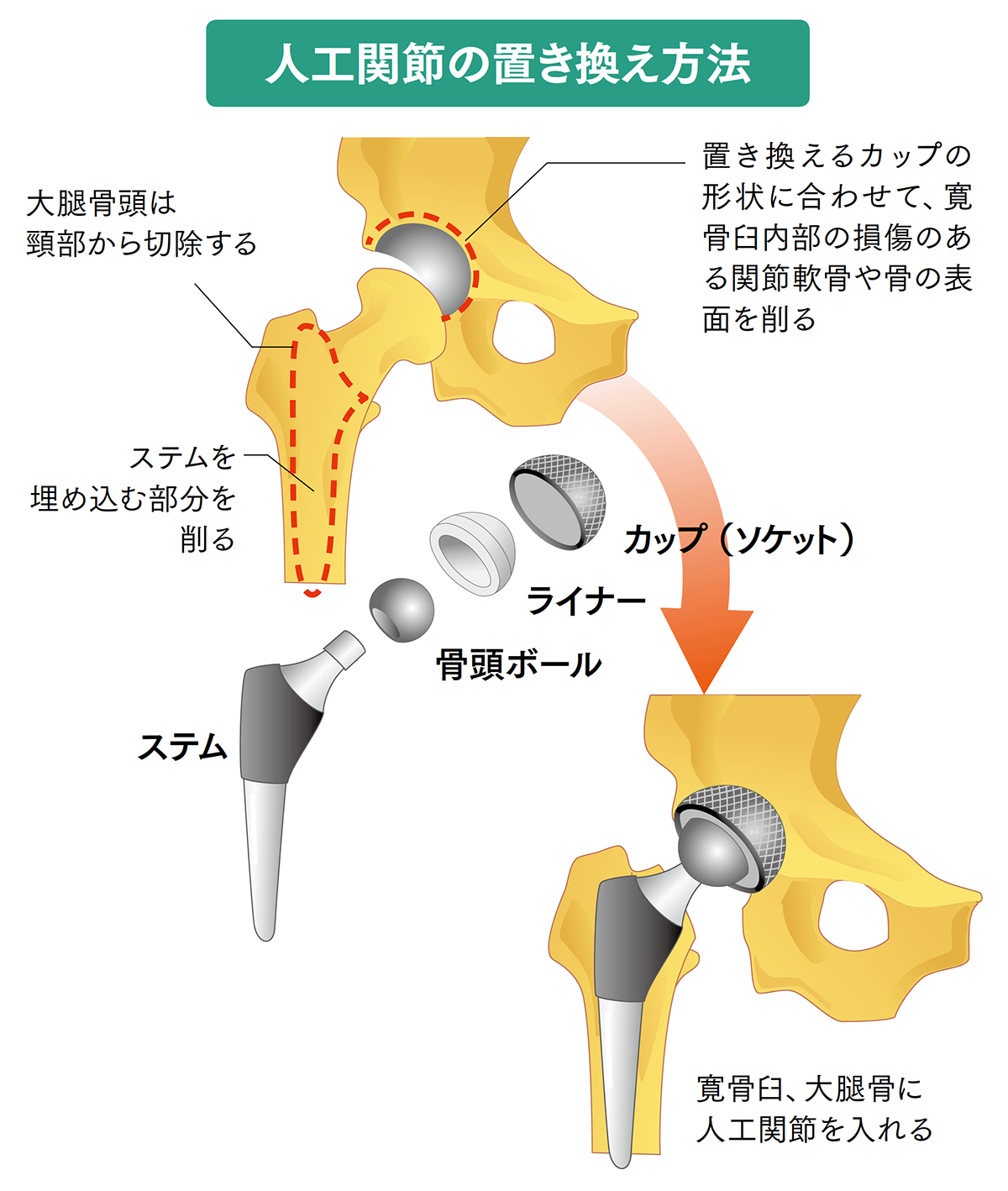
十分な保存療法を行っても重度の疼痛が持続する場合や変形性股関節症の進行が危惧される場合、レントゲンで骨棘(軟骨が骨化したトゲ状の骨)ができにくいタイプ(萎縮型)の場合は、関節温存手術(骨切り術)や人工関節手術が検討されます。現在では、摩耗が非常に少ない「クロスリンクポリエチレン」と呼ばれる人工関節が開発されて摩耗が従来の半分以下になり、耐用年数は25年以上になっています。目安としては、50代以降であれば、人工関節手術の適応と考えていいでしょう。
とはいえ、40~50代前後の患者さんの中には、人工関節手術を受けるかどうか迷っている方も多いようです。人工関節手術は1~2週間で退院できて、1ヵ月もすると元の生活に戻れます。一方で、関節温存手術は入院だけでも2ヵ月、退院後も半年程度はリハビリが必要になります。「人工関節のほうが社会復帰は早いけれど、できれば自分の股関節を残したい。ただ、仕事や子育てがあって長期間は休めない」——そんな葛藤を抱えている患者さんも少なくありません。
ジグリングは人工関節を回避したい患者さんの有力な保存療法の選択肢として大反響
人工関節手術を受けるかどうかは、医療従事者が決めるのではなく、社会復帰の目安や将来の見通しなど、各治療法の利点と欠点を十分に説明したうえで患者さん自身に選んでいただくしかありません。そのさい、保存療法にどこまで期待するのかを理解することが重要です。
例えば、10だった痛みのレベルを0にしたいと望めば、不本意な結果になるかもしれません。保存療法の目的は、痛みなどの症状を日常生活に支障のない範囲内にまで緩和して、患者さんの生活の質を上げることにあります。10だった痛みのレベルが2にまで改善すれば、日常生活で困らずに何でもできるようになります。生活の質を高めて楽しく人生を送りたいということを主眼に置けば、保存療法でもかなりの割合で対応が可能になります。
また、患者さんの中には糖尿病や悪性腫瘍などの疾患を抱えていたり、高齢だったりするために免疫力が低下して感染症を引き起こすおそれがあり、手術を受けられない方や、家庭の事情などで「どうしても人工関節を避けたい」という方もいらっしゃいます。そんな患者さんの有力な治療の選択肢の一つとして、ジグリングによる保存療法が脚光を浴びているのです。
私が勤務する川崎医科大学附属病院(岡山県倉敷市)の整形外科では、足をペダルに乗せるだけで自動的にジグリングができる、自動ジグリング器を導入しています。自動ジグリング器でジグリングを行うことによって変形性股関節症の症状が改善し、人工関節手術を回避できた方や先延ばしできた方は数多くいらっしゃいます。
自動ジグリング器で末期股関節症の激痛が改善して痛み止めが不要になり手術も回避
Aさん(初診時47歳・女性)は生後まもない乳児期に左股関節に脱臼が見つかり、ギプスによる治療を受けました。しばらくの間は問題なく過ごしていましたが、40歳になる頃から左股関節に痛みを覚えはじめ、他の病院で変形性股関節症と診断されました。
その後、Aさんの左股関節の痛みは徐々に悪化。私の整形外科を受診した47歳のときには、股関節の隙間がほとんど失われ、末期の状態にまで悪化していました。Aさんは安静にしていても左股関節がズキズキと痛み、夜も眠れないと訴えていました。人工関節に置き換える手術をしてもおかしくない状態でしたが、50歳未満と若かったこともあり、私はAさんに自動ジグリング器の使用をすすめました。
Aさんは、夕方にテレビなどを見ながら、1日2時間ほど自動ジグリング器を使用したそうです。すると、3ヵ月もしないうちに左股関節の安静時痛が消失し、夜よく眠れるようになったのです。レントゲン写真でも股関節の隙間が開いている様子が確認でき、3年たったいまでも良好な状態を保っています。
以前は1日3回痛み止めの薬を服用せざるをえなかったAさんですが、左股関節の痛みが改善したおかげで薬を使用しなくても済むまでに回復。立ち上がるさいや歩き出すさいに多少の痛みを感じることはあるものの、事務の仕事に復帰することができたと喜ばれていました。
痛み止めの薬の常用は、腎臓の機能を障害させるおそれがあります。一度悪くなってしまった腎臓が自然に治ることはありません。将来的に末期の腎不全に陥り、人工透析が必要になる危険性もあるため注意が必要です。
私は、変形性股関節症の患者さんは積極的に保存療法に取り組むべきだと考えています。前の記事で述べたとおり、それぞれの患者さんの状況に応じて運動療法を選択・提示するようにしています。しかし、保存療法に一生懸命取り組んだのにもかかわらず、症状が改善せずに病気が進行してしまうこともあります。そのような場合は、保存療法にこだわりすぎないことが重要です。
つまり、保存療法の出口戦略を練っておく必要があるということです。次のいずれかの症状が3ヵ月以上続くようであれば、関節温存や人工関節などの手術を検討すべきタイミングと考えてください。
① 毎日、痛み止めの薬を使用しなければならなくなった(胃腸や肝臓、腎臓など内臓への副作用が心配)
② 夜中に痛みのために目が覚めるようになった(不眠症)
③ 外出するのがおっくうになった(うつの前段階)
④ 屈曲拘縮や内転拘縮があり、腰やひざの痛みが出てきた
前述のとおり、股関節の動きが悪くなると、ひざのO脚変形や腰椎すべり症、側弯症など、隣接する関節の不可逆的な傷害が生じていきます。股関節が動かなくなると最終的には股関節の痛みは消失しますが、腰とひざの手術が必要となるおそれがあります。他の疾患が重症化する前に、人工関節などの手術を検討して変形性股関節症に対処しましょう。
変形性股関節症は治療期間が長く、つらい疾患の1つです。変形性股関節症の治療の目標は、痛みをゼロにすることではなく、痛みを軽減して日常生活の質を向上させることにあります。換言すれば「痛みを忘れて、やりたいことに取り組めるようにする」ことが目標です。
変形性股関節症の治療は、日常生活のちょっとした工夫をはじめ、散歩や筋トレ、スポーツに取り組んだり、消炎鎮痛剤を使ったりする保存療法も選択肢の1つ。また、関節温存や人工関節などの手術療法も選択肢の1つです。数ある選択肢の中から上手に治療法を選び、自分に合ったものを組み合わせることが非常に大切です。さらに、タイミングよく次の段階の治療を取り入れていけば、笑顔で充実した毎日を過ごすことができるでしょう。