福島県太陽の国病院名誉院長 後藤 文夫
冬は慢性疼痛が悪化しやすい季節で脊柱管狭窄症は手術の選択に要注意

冬になり、強い痛みに悩んでいる人は多いのではないでしょうか。私は痛みの治療を専門とし、60年近く医療現場に従事してきました。さまざまな痛みに悩む患者さんの治療を行うだけでなく、私自身も年齢を重ねる中でさまざまな痛みに悩んできました。この記事では、私の経験の一部を交えながら、痛みの中でもやっかいな〝慢性疼痛〟についてお話ししましょう。
〝痛み〟とひと言でいいますが、定義を簡単に説明できる人はどれほどいるでしょうか。痛みの研究と治療を専門とする「国際疼痛学会(IASP)」の定義では「実際になんらかの組織損傷が起こったとき、あるいは組織損傷が起こりそうなとき、あるいはそのような損傷の際に表現されるような、不快な感覚体験および情動体験」とされています。分かりにくい表現ですが、「体が傷ついたときの痛み」だけでなく、「後遺症」や「心の痛み」も含まれているのがポイントです。
実際に、抑うつ状態は不眠と並んで痛みと密接な関係にあることが分かっています。痛みが抑うつ状態や不眠を引き起こし、さらに痛みを増悪させるという悪循環を形成するのです。高齢者の方は社会的地位の喪失や家族関係の変化によって抑うつ状態になりやすく、痛みが悪化しやすい状態といえるでしょう。
例外はありますが、慢性疼痛は、痛みの中でも「3ヵ月以上持続する状態のもの」をいいます。なかでも治りにくい慢性疼痛が、神経障害性疼痛です。神経障害性疼痛は、神経が傷つくことで痛みやしびれが持続する状態のことをいいます。
慢性疼痛に苦しむ患者さんの多くが「寒い日は痛みが強い、春が待ち遠しい」と話します。神経障害性疼痛の場合、寒い環境に置かれると自発痛(外から刺激を加えないでも起こる痛み)や接触刺激による痛みが増強することが分かっています。さらに、冬は日照時間の減少や急激な気温の低下などで抑うつ状態になりやすいため、心の面でも痛みが悪化しやすい季節といえます。
神経障害性疼痛にはいくつもの種類があります。今回は、読者の関心の高い腰部脊柱管狭窄症(以下、脊柱管狭窄症と略す)、帯状疱疹後神経痛、糖尿病性神経障害について簡単にご紹介しましょう。
2012年に行われた厚生労働省の調査によると、日本国内にはおよそ2800万人もの腰痛患者がいると推測されています。日本人の成人のうち、80%以上が一生に一度は経験するといわれる腰痛は、もはや「国民病」といっても過言ではありません。
腰痛の原因は、腰の骨や筋肉、神経の障害、ストレス、内臓疾患に付随するものなどさまざまです。腰痛全体のうち、レントゲンやMRI(磁気共鳴断層撮影装置)などの検査で明らかな異常が見つからないものを「非特異的腰痛」といいます。それに対し、「特異的腰痛」は、はっきりと原因が特定できる腰痛のことです。
特異的腰痛の1つである脊柱管狭窄症は、背骨の中を通る脊柱管が狭くなり、脊髄や神経が圧迫されて起こる疾患です。主な原因は加齢で、脊柱管周辺の骨が変形したり、椎間板が潰れたりすることで起こります。
脊柱管狭窄症の治療で手術は有力な手段ですが、手術を受けても10年以内には4割が再発し、2割前後が追加手術を受けたという報告があります。手術を受けるかどうかを決めるのには細心の注意が必要です。経過を見ながら、主治医としっかりと相談したうえで判断するようにしましょう。
帯状疱疹後神経痛は皮膚疾患の後遺症で糖尿病性神経障害は三大合併症の1つ
帯状疱疹後神経痛は、帯状疱疹という皮膚疾患の後遺症です。帯状疱疹は通常、主に体の左右どちらかの皮膚に赤い発疹が帯状に広がり、チクチクとした強い痛みが起こります。帯状疱疹の原因は、子どもの頃に感染した水痘(水ぼうそう)ウイルスで、水ぼうそうが治った後も、ウイルスは体内の神経節(神経の中継所)に潜伏しています。加齢や過労、過剰なストレス、ほかの病気などによって免疫力が低下すると、潜伏していたウイルスが再度活発化して帯状疱疹を発症するのです。
ひどくなると服が触れるだけでも痛みが起こる帯状疱疹ですが、通常は発症から3週間~1ヵ月程度で皮膚症状は治まります。帯状疱疹のやっかいなのは、皮膚症状ではなく、後遺症の帯状疱疹後神経痛です。帯状疱疹後神経痛が残ると、数ヵ月から数年にわたって激しい痛みが続く場合もあります。
帯状疱疹の発症や後遺症の神経痛を防ぐには、水痘ウイルスに対抗する免疫力の強化が欠かせません。有効な対策はワクチンの接種です。欧米ではワクチンによって帯状疱疹の発症率が下がって重症化も抑えられ、帯状疱疹後神経痛の患者数が大きく減少したという報告があります。私も、75歳のときにワクチンの接種を受けました。
糖尿病性神経障害は、糖尿病性網膜症、糖尿病性腎症と並んで糖尿病の三大合併症の1つです。糖尿病は膵臓から分泌されるホルモンであるインスリンの分泌量が減少したり(インスリン分泌障害)、インスリンの分泌量は十分でもインスリンの効きが悪くなったりして(インスリン抵抗性)、慢性的に高血糖の状態になる生活習慣病です。
糖尿病は初期の段階では自覚症状に乏しいために危機意識が高まりにくく、必要に迫られないせいか、診断されても治療を受けない人が少なくありません。高血糖の状態を放置していると糖尿病がますます悪化し、合併症を引き起こしてしまいます。糖尿病のほんとうの恐ろしさは合併症にあるのです。
糖尿病の合併症をひと言でいえば、〝血管の病気〟です。血管は、血液を通じて全身の細胞に酸素や栄養を運ぶ重要な役割を果たしています。インスリンが正常に働かなくなると、細胞に取り込まれなくなったブドウ糖が血液中にたまるようになり、血管が〝砂糖漬け〟のような状態になってしまいます。
砂糖漬けの状態になった血管は動脈硬化やアテローム(粥腫)形成、さらには血管狭窄などが起こって傷つきやすくなります。血流が減少すると、体のさまざまな臓器や組織に障害が生じる糖尿病合併症が起こってしまうのです。
糖尿病の合併症の中で比較的初期に起こるのが、糖尿病性神経障害です。早い人では糖尿病の発症から5年ほどで現れます。糖尿病性神経障害が起こる原因として、高血糖によって神経細胞にソルビトールという不要な物質が蓄積され、神経が傷つけられることが挙げられます。さらに、動脈硬化が進んで末梢の神経細胞に酸素や栄養が行き渡らなくなることも原因の1つと考えられています。
糖尿病性神経障害の主な症状は、足の指先や足裏の痛みとしびれ、足底に何かが貼りついたような違和感などです。足が冷えたり、逆に熱くなったりすることもあります。
ストレスのない運動は痛みの軽減に有効で片足立ちをすれば50分の散歩に匹敵
痛み治療の専門医である私ですが、30代に頸部痛と肩凝り、50代前後に左右の五十肩、60代に片頭痛と腰痛、70代後半にはゴルフひじと肩関節腱板炎を経験しました。
首の痛みと肩凝りには長年苦労し、ストレッチや運動を毎日行うよう心がけました。すると、高齢期になってからの痛みが比較的短期間のうちに消失していったのです。急性期には鎮痛薬を服用したこともありますが、それよりも痛みが軽くなりしだい、ストレッチやジョギング、ゴルフ、家庭菜園などを積極的に行ったことが効を奏したと感じています。
特に、運動療法は痛みの軽減だけでなく、さまざまな生活習慣病の予防・改善にもつながるのでおすすめです。ストレッチやスポーツが体調を整えるのに役立つことは誰もが認識していると思います。重要なのは「ストレスにならない程度の軽い運動やストレッチを毎日継続すること」です。
ストレスにならない程度の運動効果が痛みの軽減にも役立つと科学的に実証されはじめたのは1980年代に入ってからのことです。現在では「運動疼痛緩和(EIH)」と呼ばれ、注目を集めています。
実際に、動物実験や人間を対象とした試験によって、運動を行うと痛みが軽減することが実証されています。注意すべきなのは、運動を強制されると痛みが悪化するという報告もあること。「好きな運動を痛みやストレスの生じない範囲内で自主的に行う」ことが痛みの軽減には重要です。
次に、私自身の腰痛の体験談と実践した運動療法をご紹介しましょう。国立大学を定年退職した後、私は社会福祉法人が運営する病院に転職しました。病院の勤務は大学の教授時代に比べて時間に余裕があり、以前から続けていたストレッチに加えて趣味のゴルフの練習にも力を入れることができました。ところが、それから1年ほどした頃、左の腰から太もも、ひざへと走る重苦しさとしびれが強くなってきたのです。
日々の診療業務に支障はなかったものの、夜間に起こる左足のしびれがなんとも気持ち悪く、夜中にしばしば目が覚めるようになりました。左足の皮膚は触れても感覚が鈍くなり、一方で弱い刺激でも痛みを感じるようになりました。これらはまさに神経障害性疼痛の症状であり、腰痛に神経障害性疼痛が混在することを身をもって実感したのです。
整形外科医と相談してMRI検査を受けたところ、背骨にある神経通路の椎間孔が狭くなっていることが判明し、それが痛みの原因だと分かりました。しばらくは腰に負担のかかる動作を控えて鎮痛薬を服用し、痛みが軽減してからは、ストレッチ、散歩、階段歩行、ゴルフの練習などに励みました。すると、3ヵ月ほどで足腰の痛みとしびれが消失。いまでも家庭菜園などで前かがみの姿勢を続けなければ、左腰の重苦しさは生じません。
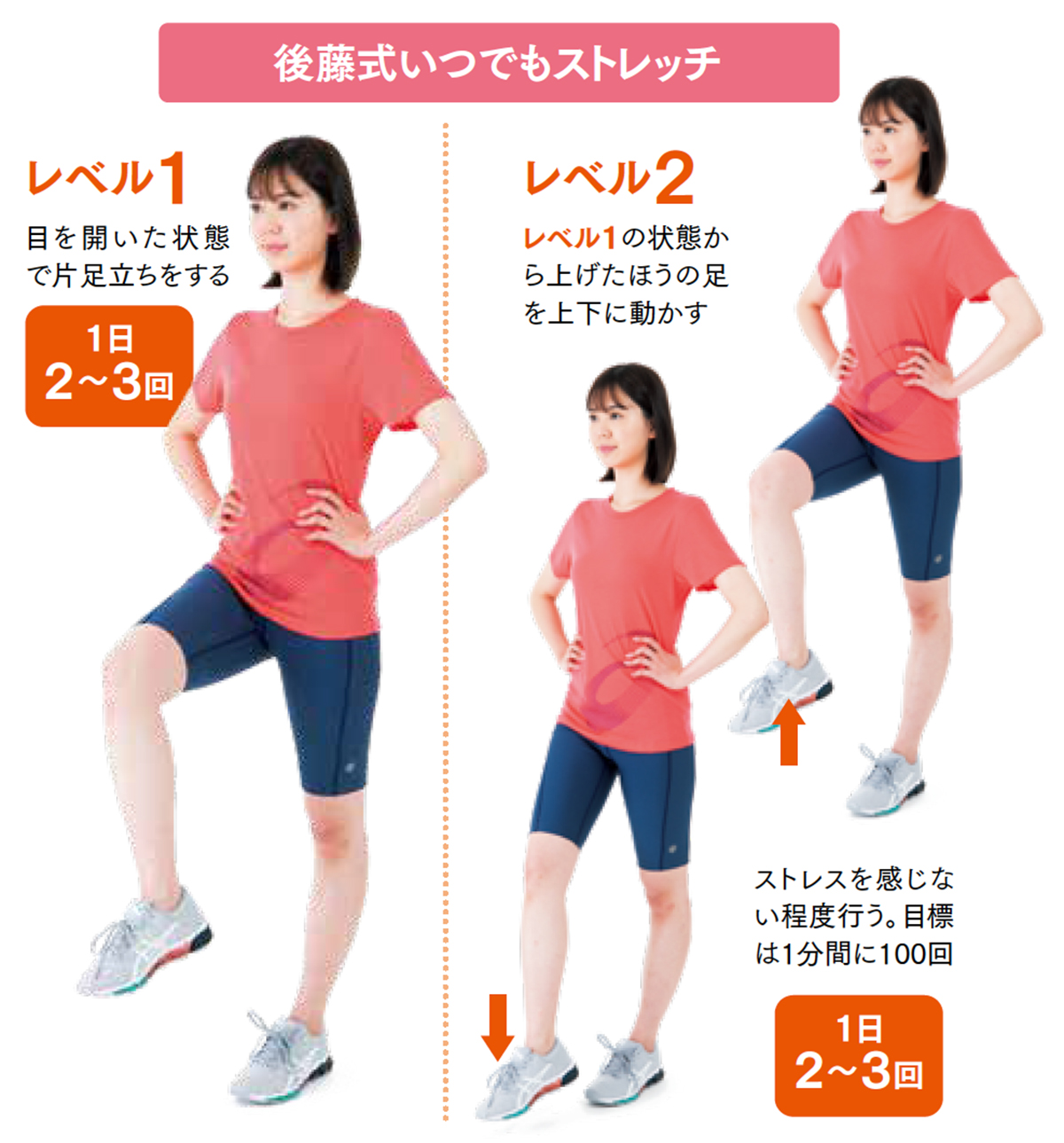
私は中年期から腕立て伏せと肩のストレッチを行っていましたが、腰痛を経験してからは下半身の強化やバランス感覚の維持、ストレッチ効果も期待できる「片足立ちストレッチ」とジョギングに取り組むようになりました。1日2~3回、左右で1分ずつ行う片足立ちストレッチは、50分の散歩に匹敵するといわれています。散歩やジョギングも有効ですが、片足立ちストレッチは毎日いつでもどこでもできることがメリットです。私は片足立ちストレッチを「後藤式いつでもストレッチ」と呼んでいます。
目を開いた状態での片足立ちは高齢者の体力測定に取り入れられていますが、片足を上げた状態を2分間維持できれば合格とされています。しかし、私はそれでは満足できず、上げた足を1分間に100回ずつ上下に動かしています。この運動は脚力とバランス感覚の維持に役立つと実感しています。
慢性疼痛に悩んでいる方は、ぜひこのような運動に取り組むようにしましょう。「後藤式いつでもストレッチ」はとても簡単に取り組めるのでおすすめです。ただし、義務感でやることはおすすめしません。長く取り組める自分の好きな運動を見つけて満喫してみてください。すると、いつの間にか痛みが軽減しているかもしれません。