脊柱管狭窄症の痛み・しびれは神経の障害が原因で起こり早期なら回復も十分に可能

[あさづま・たかし]——1978年、慶應義塾大学医学部卒業。医学博士。2013年より現職。日本整形外科学会所属、日本脊椎脊髄病学会評議員、日本脊髄障害医学会評議員、日本脊椎インストゥルメンテーション学会理事、日本骨・関節感染症学会名誉会員、日本側弯症学会所属、埼玉脊椎脊髄病研究会顧問、日本整形外科学会専門医・脊椎脊髄病医、日本脊椎脊髄病学会指導医、慶應義塾大学医学部客員教授。
腰部脊柱管狭窄症(以下、脊柱管狭窄症と略す)の手術を受けると神経障害が残り、車イスの生活を余儀なくされるかもしれないと思っている方はいませんか。確かに数十年前にはまれに起こっていた話ですが、医学が進歩した現在では、心配する必要がないほどの手術環境が整っています。
私が院長を務める村山医療センターでは、以下の2つの条件を満たす脊柱管狭窄症の患者さんに手術をすすめています。
①保存療法を3ヵ月以上行っても改善が見られない
②重度の運動・感覚障害や排尿・排便障害が起こっている
この2つの状態が見られる患者さんは末期といえるため、早急に手術が必要と考えられます。
実際に手術を受ける患者さんには、主治医から手術の内容と治療目標の設定などの説明があります。手術を希望される患者さんの要望の中でいちばん多いのは「痛みの軽減」です。その他には「旅行やゴルフをしたい」「休まないで100㍍歩けるようになりたい」「歩行補助車なしで買い物に行きたい」など、患者さんそれぞれのライフスタイルに伴って目的が異なります。
手術療法の利点は、狭くなった脊柱管を広げて神経や血管の圧迫を取り除くことで、根本的な原因の解決が期待できる点です。痛みは、手術を受けたほとんどの方が軽快します。ただし、脊柱管狭窄症の症状が進行している患者さんは、手術を受けても痛みやしびれの改善が見られないことがあります。特にしびれに関しては、手術を受けた患者さんの約8割に残ってしまうというデータがあります。
脊柱管狭窄症の患者さんに痛みやしびれが起こるのは、馬尾神経や神経根という末梢神経の障害が原因です。本来なら末梢神経は傷ついても回復する性能を持つものの、症状が進行すると回復が難しくなります。症状が進行している患者さんは、手術を受けても痛みやしびれの改善があまりなかったという場合が少なくありません。
ほとんどの患者さんにとって、自分の体にメスを入れる手術はなんとしても避けたいものです。しかし、早い段階で手術をしていれば、痛みやしびれが改善して生活の質(QOL)を保つこともできるのです。最終的には患者さんの判断になりますが、早期であれば傷ついた神経が回復するという事実を知っているだけでも、手術に対して前向きになれると思います。
手術療法の短所としては、「硬膜損傷」「神経損傷」「術後血腫」「術後感染」の4つが挙げられます。
硬膜損傷とは、馬尾神経を包んでいる硬膜が損傷してしまうことです。硬膜の内側にあるクモ膜も破れると、中に含まれる脳脊髄液が硬膜の外に流れ出てしまいます。手術中に硬膜損傷が起こった場合は、早急に硬膜を縫合しますが、まれに馬尾神経が傷つけられて術後に痛みが起こることがあります。硬膜損傷は手術を受けた患者さんの2~3%の確率で起こります。そのため、村山医療センターでは硬膜がはっきり見られるように、顕微鏡を使って手術を行います。
手術による合併症が起こる確率はわずかで顕微鏡を使うことで患者さんの負担を軽減
2つ目の神経損傷は、手術中に手術器具が神経を圧迫するなどして起こる障害のことです。神経損傷が起こると、手術後に足の動きが若干鈍くなったり、尿の出が悪くなったりしますが、多くは自然に改善します。神経損傷はほとんど起こりませんが、神経を過度に圧迫しないように顕微鏡を使用して手術を行っています。
3つ目の術後血腫とは、手術後に血の塊が脊柱管内にできることです。その結果、新たに馬尾神経や神経根が圧迫されてしまい、痛みやしびれ、運動マヒが起こるようになります。術後血腫は約3%の確率で起こり、対策としてはドレーンという血液を吸引する管を使用し、血が塊にならないように注意します。また、術後血腫が起こった場合に患者さんは、血腫を取り除く手術を受ける必要があります。
4つ目の術後感染は、脊髄に固定する装具を入れる固定術を行ったさいに起こりやすく、1~2%の確率で起こります。どんなに手術室を清潔に保っていても、免疫力が低下している患者さんは感染しやすくなります。中でも高齢者に多い糖尿病の患者さんは術後感染する可能性が高く、手術を受ける前にしっかり糖尿病の治療に取り組むことで感染のリスクを下げることができます。
脊柱管狭窄症の手術には、神経や血管への圧迫を取り除く「除圧術」と、不安定な背骨を固定する「固定術」の2つがあります。患者さんの年齢や症状、脊椎の状態によって、除圧術だけ行うのか除圧術と固定術の両方を行うのかを決めます。
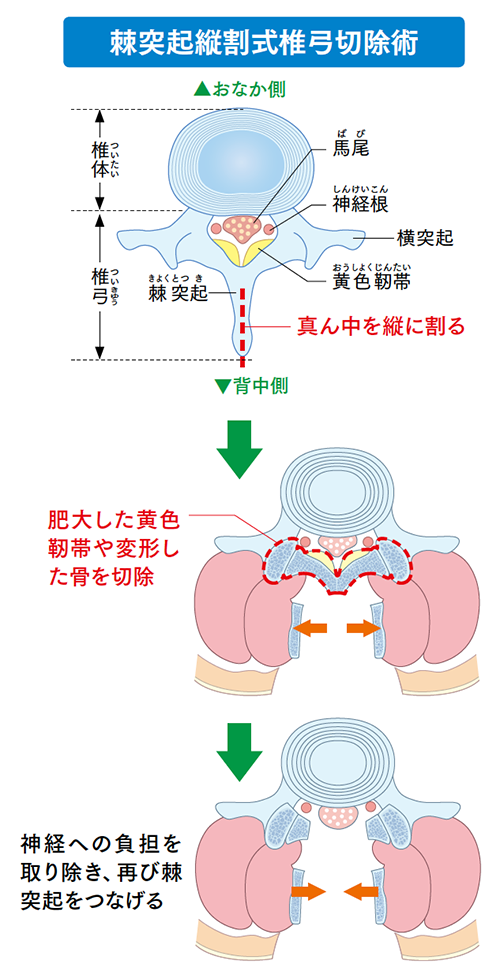
除圧術は、脊柱管の後方(背中側)にある椎弓や肥大した黄色靭帯、変形した骨などの切除を行い、神経や血管の圧迫を取り除く手術です。除圧術では患者さんの脊椎の状態や背中の筋肉量などを考慮して、「片側侵入両側除圧術」や「棘突起縦割式椎弓切除術」などの治療法が選択されます。
片側侵入両側除圧術は、脊椎の片側の筋肉をはがして両側の神経組織の除圧を行います。利点は、患者さんの体に対する負担が少ない低侵襲の手術であることです。反対側の筋肉や関節をまったく傷つけることなく手術ができ、痛みも少なく済んで手術後の脊椎の変形まで防ぐことができます。
棘突起縦割式椎弓切除術は、腰椎の後方から棘突起を縦割りにして左右を広げ、手術を行います。広い視野を確保することができ、棘突起に付着する筋肉への損傷を最小限に済ませられる、低侵襲の手術法です。従来の手術に比べて術後の痛みが軽く、歩行も早くできるようになります。
除圧術を行うさい、内視鏡を使用する医療機関もあります。内視鏡手術の長所は切開する部分が小さいので、手術直後の痛みなどが軽度で済む点です。ただし、切開する部分が小さい分、視野が狭くて手術できる範囲が限定されてしまい、処置が不十分になることがあります。
村山医療センターでは、内視鏡の代わりに顕微鏡を使っています。顕微鏡を使用することで手術中の視野がより明るくなり、細部まで確認することができるので、適切な処置が行えるようになりました。
75歳以上の患者さんは再手術のおそれがあるため除圧術+固定術を検討
固定術は、ゆがんだ椎骨や椎間板(椎体と椎体の間にあって柔軟性を保つ軟骨)を補強する手術で、患者さん自身の骨や人工骨を移植して脊椎を安定させます。金属製のネジであるスクリューと金属製の棒であるロッドを使用して背骨を固定し、人工の支柱であるケージとともに骨を椎間板の位置に差し込みます。
固定術は背骨の後ろから行う後方椎間固定術と、おなか側から行う前方椎間固定術があります。固定術の術式は脊椎の状態や患者さんの症状、体力、活動性、年齢などを考慮して決められます。
その中でも前方椎間固定術として、XLIF・OLIFと呼ばれる手術法があります。XLIF・OLIFとは、側腹部に小さな傷を開け、重要な神経や臓器を避けながら椎間板内に人工骨を移植する手術法です。人工骨を挿入後、腰部の後方からスクリューとロッドで固定します。ほとんどの患者さんは、手術翌日から立ったり歩いたりすることができ、入院期間は2週間程度で済むことが少なくありません。
XLIF・OLIFの最大の利点は、脊髄神経に直接触れずに神経の圧迫を取り除けることです。短所としては、手術を行うさいに内部が見えにくいため、他の臓器を傷つけてしまうおそれがあることです。従来の前方椎間固定術の経験を積んだ医師が、特別な訓練を受けて初めて行える手術といえます。
後方椎間固定術では、CBT法という治療法が非常に有効です。腰の固定用のネジを小さな切開部から挿入するさいに、ネジを内側から外側に挿入することで背中の筋肉を剥がす量を最小限にできます。CBT法は、従来の固定法よりも1.5倍以上の力で固定することができ、脊椎のすべり(ずれ)を予防するのに適しています。
脊柱管狭窄症は加齢によって起こるため、除圧術・固定術を受けた後に再手術が必要になる場合があります。手術を受けてから10年ほどたった頃に痛みやしびれが起こるようになり、再手術が必要になるケースが少なくありません。
75歳以上の方は、年齢や体力の面から再手術を避けるべきと考えています。除圧術のみを受けるか除圧術と固定術を受けるか迷われた場合、除圧術と固定術を同時に受けるようにすすめています。75歳未満の患者さんは、10年後でも手術を受ける体力が残っているため、除圧術のみで様子を見ることが少なくありません。年齢はあくまで目安なので、患者さんの状態や体力などを考慮して慎重に検討することが大切です。
どんなに脊柱管狭窄症の手術のしくみを理解しても、患者さんが安心することは難しいと思います。主治医から提案された治療法に納得していただくために、私はセカンドオピニオン(別の医師に意見を求めること)をすすめています。他の病院で診断を受け、すすめられた治療法が同じであれば、患者さんは納得できることでしょう。もし、診断結果が異なった場合は、信頼できる日本脊椎脊髄病学会、もしくは日本脊髄外科学会の指導医を探しましょう。治療の主人公はあくまでも患者さんです。適切な診断を受けるために医師に遠慮することなく、コミュニケーションを取って納得のできる治療を受けましょう。