骨粗鬆症は転倒による骨折を招きやすく寝たきりになる確率が1.83倍にまで上昇

[おおた・ひろあき]——1970年、慶應義塾大学医学部卒業。1980年、米国ラ・ホーヤ癌研究所留学。1991年、同大学医学部産婦人科講師、1995年、同助教授。2000年、東京女子医科大学産婦人科主任教授。2010年から現職。日本骨粗鬆症学会前理事長、日本抗加齢医学会理事。2015年、日本骨粗鬆症学会学会賞受賞。著書に『骨は若返る!』(さくら舎)、『抜群の若返り!「骨トレ」100秒』(三笠書房)など多数。テレビ出演に『ガッテン!』『あさイチ』など多数。
骨粗鬆症は、骨強度が低下して骨折しやすくなる骨の病気です。日本国内の患者数は高齢化に伴って増加傾向にあり、2015年の時点で1280万人(そのうち女性は980万人)と推定されています。
骨粗鬆症は、筋肉減少症(サルコペニア)や変形性関節症と並んで、ロコモティブシンドローム(運動器症候群)の三大原因の一つです。骨粗鬆症は転倒による太もものつけ根(大腿骨近位部)の骨折を招き、寝たきりになる確率を1.83倍も高めるというデータがあります。
生活の質(QOL)を著しく低下しかねない骨粗鬆症ですが、病院で治療を受けている患者さんは、女性で17~34%、男性に至ってはわずか4~8%と一桁止まりです。その理由として、骨粗鬆症は初期の段階では自覚症状に乏しいという点が挙げられます。
骨は、体の他の組織と同様に新陳代謝を繰り返しています。骨が古くなったり血液中のカルシウム濃度が低くなったりすると、破骨細胞が骨を壊す「骨吸収」が行われます。一方で、骨吸収された部分には、骨芽細胞が新しい骨を作る「骨形成」が行われます。
骨を壊す破骨細胞と骨を作る骨芽細胞が常に活動しながら、毎日少しずつ骨を作り替えているのです。ところが、女性ホルモンの一種であるエストロゲンの分泌量が、加齢や閉経に伴って減少すると、骨の新陳代謝に異常が生じます。
エストロゲンには、骨の新陳代謝にさいして骨吸収を緩やかにし、骨からカルシウムが溶け出すのを抑制する働きがあります。エストロゲンが減ってしまうと、骨吸収のスピードが速まるため、骨形成が追いつけずに骨がもろくなり、骨粗鬆症を引き起こしてしまうのです。
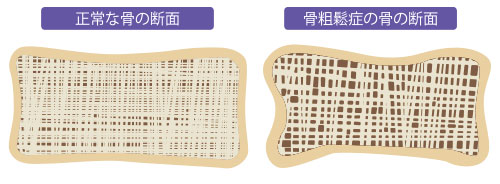
これまで、骨強度を上げる指標として骨密度(一定容積の骨に含まれるカルシウム・リンなどのミネラル成分の量)が重要と考えられてきました。しかし、近年の研究によって、骨強度は骨質の影響を受けることが分かってきました。骨質とは、骨の素材の質や、その素材をもとに作り上げられた構造の状態のことです。骨密度が高くても骨折してしまう人は、骨質が劣化している可能性があるのです。
骨質の代表的な指標には、骨に含まれるコラーゲン線維などのたんぱく質があります。コラーゲン線維それぞれが、生理的架橋という形で規則正しく結びついて線維の束を形成していると、骨に建物の鉄筋のようなしなやかさが備わり、強度が増すことが報告されています。
骨質を悪化させる要因の一つに、体で余分になった糖があります。糖尿病などの生活習慣病や加齢によって、体の余分な糖がコラーゲン線維にくっつくと、不規則な形で結びついた線維の束を形成します。不規則なコラーゲン線維では、しなやかさが失われ、鉄筋の役割を十分に果たすことができなくなります。その結果、コンクリートの役割を果たす骨密度が高くても、骨が外部からの衝撃に弱くなって骨折しやすくなるのです。
太もものつけ根を骨折すると通常の歩行が困難になり骨がつぶれて壊死が起こる
骨粗鬆症による骨の強度低下は全身の骨で起こり、転んで手をついたり、尻もちをついたりするなど、ささいなことで骨折するようになります。骨粗鬆症で1ヵ所でも骨折すると、周辺の骨に負担がかかるため、骨折がドミノ倒しのように次々に起こってしまうおそれがあります。特に注意が必要なのが、太もものつけ根の骨折です。
厚生労働省が発表した「グラフでみる世帯の状態」(2016年)によると、女性が要介護となった原因の14.9%は「骨折・転倒」と報告されています。実際、脚のつけ根の骨折は年間に175000人以上も発生し、3人に1人は治療を受けても元どおりに歩行ができるまで回復しないといわれています。
さらに、太もものつけ根を骨折すると、股関節の大腿骨頭(太ももの骨の先端)に血流が行き届きにくくなります。その結果、骨が治癒せずに潰れて壊死(骨壊死)し、変形性股関節症が悪化することもあります。
初期段階では自覚症状の乏しい骨粗鬆症ですが、手がかりとなる目安の一つが身長の低下です。背骨は椎体という骨が積み重なってできています。骨粗鬆症が進行すると椎体の一部がもろくなって押しつぶされ、圧迫骨折を起こします。その結果、背骨がゆがんでネコ背になったり、身長が縮んだりするのです。圧迫骨折が起こっても約3分の2の人が痛みを感じないため、「いつの間にか骨折」と呼ばれることもあります。
骨粗鬆症を早期発見するため、左にある「骨粗鬆症チェックリスト」で自分の状態を確認してみましょう。10点以上の場合は、骨が弱くなっているおそれがあります。一度、医療機関で骨密度検査を受けてみるといいでしょう。